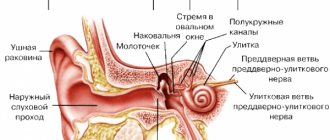
Хронический гнойный мезотимпанит
В основном у людей гнойный отит приобретает форму перманентного заболевания. Не натянутая част перепонки, при отоскопии, остается нетронутой, перфорация будет наблюдаться в натянутой части перепонки. Симптоматика заболевания может слабо выражаться, поэтому ее бывает трудно диагностировать на начальном этапе. Заболевшие часто ощущают постоянное или периодическое гниение уха, вследствие которого качество слуха понижается. Хорошо ощутимая резкая боль в ухе сигнализирует о том, что процесс болезни обострился.
Гнойное ушное выделение не имеет определенного или ярко выраженного запаха, поэтому гной может сохраняться месяцами и даже годами. Все это может поспособствовать серьезным осложнениям.
Существуют определенные факторы, которые вызывают обострения гнойного отита:
- заболевания глотки;
- проблемы с околоносовыми пазухами и их воспаление;
- проникшая в ухо влага;
- сильный отек верхних дыхательных путей.
Первым симптомом мезотимпанита является небольшой, слабо ощутимый болезненный импульс в ухе. При правильном лечении болезни, вместо отверстия в ухе появится рубец, выглядит он как легкая пленка. Мезотимпаниту несвойственна шероховатость, это значит, что кариеса не будет.
Хронический средний гнойный отит
Хронический средний гнойный отит характеризуется постоянным или периодически появляющимся гноетечением, понижением слуха и перфорацией барабанной перепонки. Различают две основные формы — эпитимпанит и мезотимпанит. Для мезотимпанита характерно поражение слизистой оболочки среднего отдела барабанной полости с гнойным (или слизисто-гнойным) отделяемым из уха без запаха. Характерна центральная (не достигающая костного кольца) перфорация барабанной перепонки. Иногда видны грануляции и полипы. Для эпитимпанита характерно поражение не только слизистой оболочки, но и кости с распространением даже на сосцевидный отросток. Нередко бывает холестеатома (псевдохолестеатома) уха. Она образуется в результате врастания эпидермиса наружного слухового прохода или барабанной перепонки в среднее ухо. При врастании в среднее ухо эпидермис утрачивает свои покровные свойства. В результате слущивания его клеток формируется опухолеподобное образование, по мере роста разрушающее окружающие ткани, что способствует развитию различных осложнений. Для эпитимпанита характерно гнойное отделяемое с резким запахом, краевая, доходящая до костного ободка, перфорация. Нередко она локализуется в шрапнелевой части перепонки.
Лечение: устранение всех патологических изменений в носу, его придаточных пазухах, носоглотке. При мезотимпаните обычно проводят консервативное лечение — систематический туалет уха, закапывание 3% раствора борного спирта, вдувание мельчайшего порошка борной кислоты, сульфаниламидов. Основным консервативным методом лечения при эпитимпанитах является промывание с помощью специальной канюли спиртовыми растворами (делает врач). При отсутствии эффекта от консервативного лечения и осложнениях производят радикальную (общеполостную) операцию уха. Целью операции является создание общей полости, состоящей из наружного слухового прохода, барабанной полости, пещеры и пораженных патологическим процессом участков сосцевидного отростка.
Осложнения хронического гнойного среднего отита: парезы и параличи лицевого нерва, менингит, отогенный сепсис, абсцесс мозга, арахноидит, экстрадуральный и субдуральный абсцесс.
Хронический негнойный средний отит (хронический катар среднего уха, адгезивный отит, сухой перфоративный отит, тимпаносклероз) — группа заболеваний, точная дифференциация между которыми до настоящего времени является дискуссионным вопросом. Основной жалобой является понижение слуха, нередко выраженная тугоухость. При отоскопии определяется выраженное втягивание барабанной перепонки, в части случаев рубцовые ее изменения, иногда частичное обызвествление, сухая перфорация. Лечение: систематические продувания уха, пневмомассаж барабанной перепонки, физиотерапевтические мероприятия.
При отсутствии эффекта производят тимпанопластику (см.).
Внутренний отит — см. Лабиринтит.
Рис. 12. Хронический гнойный средний отит; перфорация в передненижнем квадранте барабанной перепонки.
Хронический гнойный средний отит (otitis media purulenta chronica). Причинами перехода острого отита в хронический являются; большие разрушения в барабанной полости; воспалительные изменения в носу и носоглотке, аденоидные разращения; неправильное лечение в острой стадии отита.
Течение и симптомы. По клиническому течению различают доброкачественный и недоброкачественный хронический гнойный отит — мезо- и эпитимпанит. При мезотимпаните процесс не выходит за пределы слизистой оболочки; прободение барабанной перепонки не достигает костного кольца — центральная перфорация (цветн. рис. 12). При эпитимпаните в процесс вовлекаются обычно и костные стенки полости, прободение распространяется на костное кольцо (краевая перфорация) либо находится в шрапнеллевой части. При мезотимпаните слизистая оболочка гиперемирована, утолщена; выделения из уха обычно имеют слизисто-гнойный характер. Нередко бывает обильное слизистое отделяемое, что указывает и на воспаление слуховой трубы (тубоотит). Понижение слуха при мезотимпаните обычно не достигает резкой степени. При обострении мезотимпанита увеличивается количество гнойных выделений, повышается температура. По своему течению обострение мезотимпанита напоминает острый средний отит.
При эпитимпаните нередко имеются грануляции в виде красноватых выступов, или полипы, кариес. Гнойные выделения обычно скудные, с запахом. Осложнением эпитимпанита является холестеатома, которая образуется в результате врастания эпидермиса из наружного слухового прохода через краевую перфорацию в надбарабанное пространство. Под влиянием раздражения гноем эпидермис начинает разрастаться, а затем набухает, отмирает. Наслаивающиеся друг на друга пласты отмирающего эпидермиса ведут к росту холестеатомы, которая заполняет надбарабанное пространство и пещеру. При дальнейшем ее росте происходит разрушение окружающей кости. Разрушение костной стенки горизонтального полукружного канала и образование свища сопровождаются часто нистагмом, головокружениями при надавливания на козелок. При разрушении фаллопиева канала наступает парез или паралич лицевого нерва. При обострении эпитимпанита и нагноении холестеатомы появляются обильные зловонные гнойные выделения, ухудшается общее состояние больного, иногда могут появиться симптомы внутричерепных осложнений (синус-тромбоз, сепсис, менингит, абсцесс мозга). Слух при эпитимпаните обычно резко снижен.
Диагноз. Дифференциация между эпитимпанитом и мезотимпанитом бывает иногда трудна. Диагностике помогает зондирование перфорации специально изогнутым пуговчатым зондом. При краевых перфорациях зонд свободно проваливается в надбарабанное пространство. При наличии кариозного процесса зондом можно прощупать обнаженную кость, а при холестеатоме — обнаружить крошковатые массы эпидермиса. Для диагностики холестеатомы иногда промывают надбарабанное пространство при помощи специальной канюли, производят рентгенографию уха.
Лечение. Промывают ухо дезинфицирующими растворами, вливают капли (перекись водорода, спирт с перекисью водорода, борный спирт). С успехом применяют нагнетание в среднее ухо под давлением раствора пенициллина и стрептомицина. Большие грануляции и полипы удаляют хирургическим путем. При холестеатоме назначают систематическое промывание надбарабанного пространства слегка подогретым спиртом. Эпитимпанит нередко трудно поддается консервативному лечению. В части случаев излечение может быть достигнуто только радикальной, или общеполостной, операцией уха. Операция показана, если после систематического лечения гноетечение остается обильным, запах зло-зонным, удаленные полипы вновь образуются (при этом бывают частые жалобы на головную боль, периодическое головокружение, поташнивание). Показанием к операции служат также обострение хронического отита мастоидитом с поднадкостничным абсцессом и появление пареза лицевого нерва. Появление признаков внутричерепного осложнения требует срочной операции.
Радикальную, или общеполостную, операцию производят обычно внеушным способом, но она может быть сделана и внутриушным способом — через наружный слуховой проход. При внеушном способе разрез за ухом и отсепаровку мягких тканей выполняют так же, как при операции по поводу мастоидита. После этого тонким распатором отслаивают кожные покровы задней и верхней костной стенки слухового прохода вплоть до барабанной перепонки и удаляют заднюю костную стенку слухового прохода и небольшой участок костной стенки — мостик, нависающий над aditus ad antrum (этот момент операции является весьма ответственным ввиду опасности ранения лицевого нерва и горизонтального полукружного канала). Затем удаляют грануляции и кариозные молоточек и наковальню. Для обеспечения широкого сообщения с наружным слуховым проходом и эпидермизации костных стенок вновь созданной полости производят пластику слухового прохода. Разрезают заднюю кожную стенку в середине ее по всей длине — от свободного конца до ушной раковины, где проводят перпендикулярно к первому второй разрез кверху и книзу. Полученные таким образом два треугольных лоскута накладывают на стенки операционной полости и фиксируют швом или тампонами. После эпидермизации полости гноетечение прекращается. В дальнейшем требуется периодическое наблюдение за полостью, так как в ней часто накапливаются эпидермальные массы, поражающие нежный слой новообразованной кожи и вновь вызывающие гноетечение из уха. При определенных показаниях производят внутриушную радикальную операцию. Ее преимущества состоят в том, что путь к патологическому очагу намного сокращается и, следовательно, не приходится удалять много здоровой кости. Это упрощает послеоперационное лечение и сокращает его длительность. Однако в техническом отношении эта операция более сложна, чем внеушная.
Вариантом радикальной операции является так называемая консервативная радикальная операция, или аттико-антротомия, при которой вскрывают только антрум и аттик, а барабанную перепонку и слуховые косточки сохраняют. Эту операцию можно применять лишь при ограниченном поражении аттика и антрума (при холестеатоме этой области).
Принципиально новой операцией является тимпанопластика (см.), имеющая целью не только удаление патологического очага и прекращение гноетечения, но и улучшение слуха.
Профилактика. Лучшей мерой является полное излечение острого отита. Для предупреждения инфицирования среднего уха через наружный слуховой проход больным, имеющим стойкую перфорацию барабанной перепонки, следует при купании и мытье головы закрывать ухо ватой, смоченной вазелиновым или другим маслом. Отверстие, образовавшееся в результате прободения барабанной перепонки, можно ликвидировать осторожным прижиганием его краев трихлоруксусной кислотой или при помощи пластической операции.
Диагностика болезни
Вся диагностика основывается на полученных данных анамнеза. Стойкая некрасивая перфорация барабанной перепонки уха является одним из отличительных признаков заболевания. Гной не должен иметь запаха, если запах все же присутствует, то это свидетельствует о кариозном процессе кости. В таком случае существует большая вероятность перехода болезни в недоброкачественное состояние и ухудшению процесса болезни.
Отличить мезотимпанит от эпитимпанита достаточно легко:
- выделение гноя без запаха;
- имеется центральная преформация;
- отсутствие каких-либо повреждений на костной ткани сможет показать рентгенограмма височных областей кости
Симптомы мезотимпанита
Главный симптом мезотимпанита – ухудшение слуха со стороны уха с пострадавшей перепонкой и интоксикация организма, проявляющаяся слабостью, головной болью, сонливостью, температурой до 39°С. В области уха ощущается пульсация.
На обострение болезни указывают появившиеся из уха выделения, которые могут иметь разный характер: сначала в виде слизи без запаха, потом в виде гноя с неприятным запахом. Если процесс затронул только среднее ухо, в нем появляется низкочастотный шум, заложенность, отражение собственного голоса.
При повторении эпизодов мезотимпанита и поражении внутреннего уха возникает высокочастотный звон, свист, писк и дальнейшее снижение слуха. Даже при умеренной физической нагрузке, легких поворотах головы, могут происходить вестибулярные нарушения в виде головокружения.
Причины возникновения мезотимпанита – перенесенные ОРВИ, переохлаждение и попадание в ухо воды.
Лечение мезотимпанита
Врач может назначить хирургическое лечение только в том случае, если имеются серьезные отклонения в работе дыхательных путей. В таком случае больному необходима срочная санация. Для профилактики уха следует промывать его различными растворами каждый день. С этим превосходно справится раствор антисептика.
После того, как ухо было промыто раствором, его следует тщательно высушить, также будет не лишним припудрить его борным порошком. Исследовать хронический гнойный мезотимпанит поможет рентгенография височных костей, она дает возможность оценить клеточную систему отростка гораздо более тщательно. При хронологическом состоянии болезни у больного будет наблюдаться склеротическое строение височной кости.
Диагностика
Для эффективного лечения эпитимпанита требуется его своевременная диагностика. Она включает такие исследования:
- отомикроскопия, с помощью которой выявляются дефекты в перепонке, разрушение костной стенки полости, деформация элементов среднего уха;
- эндоскопическое исследование с функциональными пробами для определения состояния устьев слуховых труб и их проходимости;
- эндоскопия носоглотки для обнаружения факторов, способствующих длительному течению заболевания;
- исследование слуха и аудиометрия;
- отоневрологическое обследование при сопутствующем поражении лабиринта;
- компьютерная томография височных костей для определения степени разрушения костных тканей;
- бактериологическое исследование выделений из уха для определения возбудителей и эффективных антибиотиков; для эпитимпанита характерны анаэробные микроорганизмы;
- клинические анализы крови, мочи, другие исследования для определения общего состояния здоровья и влияния на него хронического гнойного процесса в среднем ухе.
Если у больного обнаруживаются осложнения эпитимпанита, ему необходима консультация невролога, офтальмолога, нейрохирурга и проведение МРТ головного мозга.
Профилактика
Для предотвращения развития мезотимпанита следует применять на практике следующие профилактические мероприятия:
- своевременное лечение воспалительных заболеваний носоглотки;
- правильная, регулярная гигиена ушей;
- правильное, полноценное питание;
- ведение здорового образа жизни;
- исправление анатомических нарушений ушных проходов, если такое имеется;
- укрепление иммунной системы.
При попадании в ухо инородных предметов или при наличии вышеуказанной симптоматики, нужно обращаться к отоларингологу, а не проводить лечение на свое усмотрение. Кроме этого, нужно систематически проходить профилактический осмотр у отоларинголога. Предотвратить заболевание гораздо проще, чем его лечить и устранять осложнения.
Что делать?
Если Вы считаете, что у вас Мезотимпанит
и характерные для этого заболевания симптомы, то вам может помочь врач оториноларинголог.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Причины мезотимпанита
Основная причина развития мезотимпанита – переход острого экссудативного среднего отита в хроническую форму. При этом состав бактериальной микрофлоры по сравнению с острым процессом несколько изменяется, часто определяется наличие несколько возбудителей одновременно. В основном это аэробы Pseudomonas aeruginosa и Staphylococcus aureus, которые обнаруживаются у 50-85% больных. Реже выявляется анаэробная флора, представленная грамположительными кокками (Peptococcus и Peptostreptococcus), Bacteroides или грамотрицательными Klebsiella и Proteus. Грибы рода Aspergillus и Candida определяются у 2-15% больных.
Выделяют факторы, которые способствуют хронизации воспаления барабанной полости и развитию мезотимпанита. К ним относятся:
- Заболевания носовой полости и носоглотки
. В эту группу патологий включают опухоли, разрастания аденоидных вегетаций, деформации носовой перегородки и другие состояния, которые ухудшают дренажную функцию слуховой трубы, препятствуя оттоку гнойных масс из барабанной полости. - Аномалии строения челюстно-лицевой области
. В список входит атрезия хоан, синдром Дауна, заячья губа, и другие пороки, которые деформируют или перекрывают просвет евстахиевой трубы. - Сопутствующие патологии
. В первую очередь это касается сахарного диабета, который снижает местную резистентность тканей, способствует высокой активности патогенной микрофлоры. - Иммунодефицитные состояния
. Отсутствие системного иммунного ответа обеспечивает бесконтрольное размножение флоры, быстрое формирование осложнений, генерализацию инфекции. К таким состояниям относятся последние стадии развития раковых заболеваний, онкогематологические патологии, СПИД. - Неадекватное лечение острого отита
. Неправильно подобранные антибактериальные препараты, несоблюдение дозы или неполный курс антибиотикотерапии способствует не только переходу острого заболевания в ХГСО, но и резистентности микрофлоры к препаратам.
Механизм и причины болезни
Проникая в барабанную полость, микробы начинают активно размножаться в ее оболочках, в основном поражая слизистую евстахиевой трубы, ее низлежащих отделов, слуховые косточки и барабанную перепонку. Из-за этого нарушаются функции, дренаж и естественная вентиляция органа слуха.
Возбудителями болезни являются:
- стрепто- и стафилококки;
- синегнойная и гемофильная палочки;
- грибки.
Часто в мазках высеиваются сразу несколько видов микроорганизмов.
К предрасполагающим факторам, провоцирующим заболевание, относят:
- острые и хронические воспаления уха (отиты) или патологии в евстахиевой трубе (евстахииты), поражения лабиринта;
- постоянные инфекционные процессы в носоглотке и горле (риниты, синуситы, тонзиллиты, заглоточные абсцессы) или в полости рта (глосситы, стоматиты, пародонтозы, гингивиты, кариес, кисты зубов);
- анатомические дефекты строения лицевых костей, носа, глотки, ушей;
- попадание посторонних предметов в уши (ваты, насекомых, волос);
- прободение барабанной перепонки при чистке ушей или проведении медицинских манипуляций;
- ранения, ушибы уха;
- попадание внутрь ушных раковин зараженной воды при купании в общественных местах;
- высокая чувствительность людей к некоторым бактериям;
- истощение биологических ресурсов организма, снижение иммунного статуса (после перенесенных вирусных инфекций, оперативных вмешательств, химиотерапии);
- опухоли ушей;
- лимфадениты;
- общие инфекции: корь, скарлатина, паротит и др;
- систематические переохлаждения;
- пренебрежение гигиеной ушей, носа, зубов;
- болезни костной системы (остеомиелит);
- травмы лица и черепа.
Осложнения
Все осложнения, возникающие на фоне мезотимпанита, принято делить на две основные группы: внутричерепные и внечерепные. К первым относятся менингиты, энцефалиты, абсцессы головного мозга и пр. Их развитие обусловлено деструкцией верхней стенки барабанной полости с последующим распространением бактериальной флоры и гнойных масс непосредственно к мозговым оболочкам. В группу экстракраниальных осложнений входит субпериостальный абсцесс, мастоидит, лабиринтит, парез лицевого нерва. Механизм их развития также основывается на гнойном расплавлении стенок среднего уха, но с вовлечением в патологический процесс орбиты, сосцевидного отростка, структур, формирующих канал лицевого нерва или лабиринта. В последнем случае зачастую параллельно возникает глубокая нейросенсорная тугоухость. На фоне иммунодефицитных состояний существует высокий риск генерализации инфекции и развития отогенного сепсиса.
Прогноз и профилактика
Прогноз при мезотимпаните относительно благоприятный. При своевременно начатой терапии удается восстановить слух до изначального уровня, избежать развития септических осложнений и нейросенсорной тугоухости. При внутричерепном распространении гнойных масс исход зависит от результатов лечения осложнений. Профилактика мезотимпанита подразумевает полноценное рациональное лечение острой формы гнойного среднего отита, укрепление общих защитных сил организма, своевременную нормализацию работы евстахиевой трубы, удаление аденоидных вегетаций, коррекцию других предрасполагающих факторов.
Симптомы болезни
Симптомы мезотимпанита
Клиническая картина мезотимпанита проявляется следующим образом:
- ухудшение слуха;
- резкие и интенсивные боли в период обострения, ноющие и непродолжительные по характеру в период ремиссии;
- ощущение пульсации в области больного уха;
- шум в ушах;
- выделение гнойного экссудата;
- повышенная температура тела, что обусловлено воспалительным процессом;
- воспаление подчелюстных, шейных лимфатических узлов;
- признаки общей интоксикации организма;
- нарушение сна, что обусловлено болевым синдромом в пораженном ухе;
- раздражительность, резкие перепады настроения.
При физикальном осмотре больного, на наличие данного заболевание может указывать следующее:
- наружный проход в ухе заполнен гнойным экссудатом, иногда с примесями крови;
- по краю или по центру барабанной перепонки наблюдается перфорация;
- гиперемия и отек слизистой;
- мелкозернистая грануляция.
Следует отметить, что снижение слуха — это симптом, который проявляется далеко не сразу. Ухудшение слухового восприятия наблюдается при пропитывании гноем слуховых косточек.
При такой клинической картине следует срочно обращаться к отоларингологу, а не предпринимать попытки устранить заболевание самостоятельно. В таком случае можно избежать развития серьезных осложнений.
Лечение
Схемы терапии зависят от фазы болезни. Так, при развитии осложнений необходима немедленная госпитализация больного, при обострении лечение в стационаре может быть отсроченным. НИКИО приглашает пациентов с эпитимпанитом в стадии ремиссии для оздоровления и восстановления структур среднего уха, нормализации слуховой функции. При необходимости осуществляется стационарное лечение.
Лечение включает медикаментозные, физиотерапевтические методы и хирургическое вмешательство.
Консервативная терапия
При эпитимпаните используется в качестве подготовки к операции и при выраженном обострении болезни:
- ушные капли с антибактериальным, противовоспалительным или комбинированным действием;
- нагнетание в полость среднего уха антисептиков и муколитических средств;
- физиотерапия: лазерное облучение, электромиостимуляция слуховой трубы, УВЧ, дарсонвализация, магнитотерапия, электрофорез и другие.
Только медикаментозное лечение может использоваться лишь у больных с тяжелыми сопутствующими заболеваниями или отказывающихся от операции.
Хирургическое лечение
При развитии острых осложнений проводят срочную операцию большого объема – вскрытие полости среднего уха, удаление части слухового прохода и костных стенок барабанной камеры. Наиболее благоприятен период в течение полугода – 12 месяцев после завершения обострения.
Хирурги используют разные способы операции, подбирая оптимальный у каждого больного. Такое вмешательство подразумевает удаление или очищение гнойного очага и восстановление целостности барабанной перепонки (тимпанопластику). При наличии холестеатомы ее удаляют.
Операция приводит к восстановлению или улучшению слуха более чем у 90% пациентов.
Народная медицина
Народные рецепты могут применяться только в дополнение к обычному лечению после консультации с врачом, при отсутствии активного воспалительного процесса:
- 5 штук лаврового листа отварить в 200 мл воды, закапывать в каждое ухо по 10 капель ежедневно;
- ежедневные компрессы с кашицей из печеного лука или измельченным листом подорожника;
- согревающие ватные компрессы со спиртом на заушную область;
- использование ультрафиолетового облучения («синей лампы») в домашних условиях.
Мезотимпанит
Мезотимпанит составляет более 50% от всех форм хронического гнойного среднего отита (ХГСО). Общая распространенность заболевания – от 2 до 35% населения Земли. На территории России эта патология встречается с частотой от 8,2 до 40,1 на 1 000 человек. От 6 до 8% больных, которым требуется госпитализация и лечение в условиях стационара, страдают от ХГСО. Мезотимпанит считается относительно благоприятной формой заболевания, так как не сопровождается выраженной деструкцией костных структур. Однако при длительном течении болезни более чем у 55% пациентов развивается кариес слуховых косточек, а у 20-23% – лизис стенок барабанной полости. Летальность при возникновении осложнений колеблется в пределах 15-25%.
Диагностика и методы лечения
Диагностика гнойного мезотимпанита должна производиться при первом подозрении на наличие какого-либо заболевания уха. Так как действие недуга напрямую отражается на барабанной перепонке, определить его наличие можно с помощью стандартной процедуры отоскопии. Квалифицированный отоларинголог способен поставить диагноз после тщательного осмотра пациента и сбора анамнеза.
При неясной картине могут понадобиться дополнительные исследования. Наилучшим образом демонстрируют сложившуюся ситуацию методы рентгенографии и компьютерной томографии. Благодаря рентгеновским снимкам в нескольких проекциях удается выявить степень поражения костной ткани уха. КТ, в свою очередь, дополняет их и дает возможность рассмотреть очаг воспаления и степень его распространения.
Только после того, как врач удостоверится в правильности диагноза, можно начинать активное лечение. При этом нужно учитывать особенности заболевания и открытость доступа к средней ушной полости.
При хроническом мезотимпаните лечение является длительным, к тому же оно должно соответствовать наблюдаемой фазе болезни. Все подходы делятся на две основные группы: консервативные и радикальные. В первом случае используются медикаменты и физиотерапия, во втором – проводится операция.
Консервативное лечение начинается с устранения источника инфекции. При наличии заболеваний носоглотки необходимо в первую очередь вылечить их, а уже после этого начинать активное вмешательство в полость уха. Параллельно с основной терапией нужно пропить курс витаминов и антигистаминных препаратов, чтобы снизить риск развития осложнений и укрепить иммунитет.
Из лекарственных препаратов для устранения воспаления в обязательном порядке используются антибиотики. Чтобы они оказали максимальное воздействие необходимо предварительно очистить полость уха от скопления гноя, для этого проводится санация органа и его продувание. Для подсушивания и обеззараживания используют борный порошок. Также используются мази и свечи, капли, аэрозоли, а при необходимости – таблетированные антибиотики перорального применения.
Улучшают результат терапии микроволновое воздействие, электрофорез, фонофорез, фарадизация и другие методы физиотерапии. Их можно проводить в период ремиссии для закрепления результата.
Со временем барабанная перепонка начинает рубцеваться и при благоприятном исходе слух полностью восстанавливается. Тем не менее не всегда терапевтические методы демонстрируют успех. Также остается риск образования соединительных наростов, блокирующих слуховой проход и движение косточек.
Для решения осложненной ситуации применяется оперативный метод лечения. Преимущественно это связано с образованием полипов на воспаленных тканях или тяжей на барабанной перепонке. Наросты удаляют с помощью петли и прижигают их специальными препаратами. Целостность самой перепонки восстанавливают посредством проведения мирингопластики.