Перитонит Peritonitis. Symptoms and Causes — это воспаление брюшины, тонкой оболочки, покрывающей внутренние органы и живот изнутри. Оно начинается, если в брюшную полость по каким‑то причинам попали бактерии, которых там быть не должно.
Воспаление развивается быстро и, если его вовремя не остановить, может привести к заражению крови. Это значит, что болезнетворные микроорганизмы попадут в кровоток и распространятся на все органы и ткани, включая сердце, лёгкие, мозг.
Такое состояние смертельно опасно, поэтому при малейшем подозрении на перитонит надо немедленно обращаться в скорую помощь по номеру 103 или службу спасения по номеру 112.
Каковы симптомы перитонита
Организм реагирует на воспаление брюшины остро, поэтому серьёзное ухудшение самочувствия будет очевидным. Ключевой признак — резкая боль в животе, которая усиливается при движениях или прикосновениях.
Часто заболевший принимает характерную вынужденную позу Перитонит : на боку, с ногами, прижатыми к животу.
Другие симптомы Peritonitis у разных людей могут различаться, но чаще всего встречаются такие:
- Повышение температуры (более 38 °C). В некоторых случаях температура, напротив, падает до 36 °C и ниже.
- Тошнота, рвота.
- Вздутие живота.
- Сильнейший запор и невозможность выпустить газы.
- Затруднённое мочеиспускание: мочи выходит очень мало.
- Сильная жажда.
- Проблемы с дыханием, одышка.
- Резкая слабость вплоть до помутнения сознания.
- Учащённое сердцебиение (тахикардия). Пульс в состоянии покоя превышает 90 ударов в минуту.
- Низкое кровяное давление.
Чтобы заподозрить перитонит, достаточно двух из перечисленных симптомов в довесок к ключевому признаку.
Также 103 или 112 надо набирать, если Peritonitis. Symptoms and Causes боль в животе настолько сильна, что вы не можете сидеть спокойно или найти удобное положение, либо же она возникла после травмы.
Причины перитонита
В зависимости от природы воспалительного процесса, различают первичный и вторичный перитониты. Первичная форма воспаления образуется как самостоятельная патология, развитию которой предшествует заражение органов брюшины бактериями. К таким патогенным микроорганизмам относят кишечную палочку, стрептококк, стафилококк, протей.
Реже бактериальная инфекция возникает на фоне проникновения в брюшину патогенных микробов специфического типа. К данной разновидности бактериальных микроорганизмов относят туберкулёзную палочку, стрептококков гемолитической природы, а также пневмококков.
Вторичное воспаление брюшной полости является результатом развития следующих патологий:
- болезни воспалительной природы – аппендицит и холецистит;
- образование на поверхности пищеварительных органов сквозных дефектов, что является последствием язвы либо аппендикса;
- гнойное поражение внутренней ткани;
- флегмона внутренней оболочки живота;
- аномальное строение пищеварительной системы.
Перитонит развивается на фоне механического повреждения брюшной стенки, которое образуется в бытовых условиях и в ходе хирургического вмешательства на пищеварительных органах. Если во время операции врач повредил мягкие или мышечные ткани, начинается внутреннее кровотечение или возникает застой жидкости, содержащей биологические вещества, что предшествует абсцессу.
Воспаление серозной оболочки развивается как осложнение хронической кишечной непроходимости, разрыва кистозной капсулы, локализующейся на яичнике, аппендицита и панкреатита. У представительниц слабого пола перитонит образуется также при поражении органов малого таза воспалительным процессом.
Откуда берётся перитонит
Чаще всего к нему приводит разрыв или прободение (возникновение отверстия в стенке) одного из органов брюшной полости. Вот несколько распространённых причин Peritonitis. Symptoms and Causes перитонита:
- Аппендицит. Так называют воспаление и последующий разрыв аппендикса, в результате которого содержащиеся в этом отростке слепой кишки бактерии попадают в брюшную полость.
- Язва желудка.
- Дивертикулит. У многих Diverticulitis людей, особенно старше 40 лет, на стенках толстой кишки образуются выпуклости — дивертикулы. Иногда они воспаляются (этот процесс называется дивертикулитом) и могут разорваться, из‑за чего содержимое толстой кишки, включая бактерии, оказывается в брюшной полости.
- Панкреатит. Воспаление поджелудочной, осложнённое инфекцией, иногда приводит к тому, что бактерии распространяются за пределы железы.
- Некроз части кишечника при пупочной грыже.
- Травмы живота. Сильный удар или проникающая рана могут привести к разрыву внутренних органов и последующему воспалению брюшины.
- Некоторые медицинские процедуры. Например, диализ почек или хирургическая операция, которая была проведена с нарушениями гигиенических требований.
Стадии перитонита
Перитонит делится на следующие стадии:
- реактивная стадия перитонита (первые сутки после воспаления);
- токсическая стадия перитонита;
- терминальная стадия перитонита.
Реактивная стадия
перитонита длится первые 24 часа. Затем, при отсутствии лечения, сменяется токсической стадией.
Токсическая стадия
перитонита длится в течение следующих 2-3 суток.
Токсическая стадия перитонита сменяется терминальной стадией. Терминальная стадия перитонита
характеризуется полиорганной недостаточностью (отказом всех органов) и приводит к смерти больного.
Как лечить перитонит
Только в больнице.
Симптомы воспаления брюшины схожи с признаками других заболеваний Перитонит , например нижнедолевой пневмонии, плеврита, асцита, псевдоперитонита (иногда встречается при сахарном диабете). Поэтому, прежде чем назначать лечение, врач выяснит, а точно ли это перитонит. Медик проведёт осмотр, прощупает живот (иногда это больно) и назначит несколько анализов Peritonitis. Diagnosis and Treatment , которые сделают немедленно. Среди них могут быть:
- Анализ крови. С его помощью определяют уровень маркеров воспаления — лейкоцитов. Также в лабораторных условиях в крови можно обнаружить патогенные бактерии и установить сепсис, если он начался.
- Рентген или УЗИ брюшной полости. Иногда назначают компьютерную томографию (КТ) — это более точное и подробное исследование.
- Анализ перитонеальной жидкости. Используя тонкую иглу, врач возьмёт образец жидкости из брюшной полости, чтобы выявить в ней маркеры воспаления и определить конкретные вызвавшие перитонит бактерии.
Если пациенту совсем плохо, ему сразу Peritonitis , не дожидаясь результатов анализов, сделают хирургическую операцию, чтобы найти и устранить причину боли. Впрочем, операции в любом случае не избежать.
Стандартное лечение перитонита включает в себя три основных пункта.
Антибиотики
Сначала, пока результатов анализов нет, больному вводят один из антибиотиков широкого спектра действия. Это необходимая часть подготовки к операции.
Позже, когда врачи выяснят, какие именно бактерии вызвали воспаление, пациенту пропишут препарат, максимально эффективный против конкретных микроорганизмов.
Как долго понадобится принимать лекарства, зависит от тяжести состояния и особенностей организма больного.
Хирургическое вмешательство
Операцию делают под общим наркозом. Задача хирурга — удалить инфицированную ткань и очистить брюшную полость от жидкости и бактерий.
Другие лекарства и процедуры
Какие именно — зависит от состояния пациента. Почти всем нужны обезболивающие средства. Также придётся лежать под капельницей и ставить клизмы. В некоторых случаях могут потребоваться оксигенотерапия (вдыхание воздуха с повышенной концентрацией кислорода) и переливание крови.
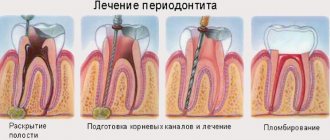
Лечение перитонита
Терапия данного осложнения требует немедленной госпитализации и, как правило, экстренного оперативного вмешательства. Заболевание ни при каких условиях не должно лечиться амбулаторно, так как течение этой болезни непредсказуемое и, помимо хирургического вмешательства требует наблюдения пациента как до, так и после операции.
Лечение перитонита должно быть своевременным и комплексным и состоит из нескольких этапов:
- предоперационная подготовка;
- оперативное вмешательство;
- интенсивная терапия и мониторинг после проведенной операции.
Подготовка к оперативному вмешательству должна быть полной и продолжаться не более 2, максимум 3 часов. В предоперационную подготовку входит:
- катетеризация центральной вены (установка подключичного катетера);
- катетеризация мочевика;
- опорожнение желудка (удаление желудочного содержимого с помощью желудочного зонда);
- массивная инфузионная терапия коллоидов и кристаллоидов не менее 1,5 литров (возмещение объема циркулирующей крови, нормализация расстройств микроциркуляции, борьба с метаболическим ацидозом);
- подготовка к наркозу (премедикация);
- введение антибиотиков (препараты перед операцией подбираются эмпирически);
- антиферментная терапия;
- нормализация деятельности сердечно-сосудистой системы;
- поддержание работы печени и почек.
Оперативное вмешательство преследует следующие цели:
- ликвидировать первичный очаг, вызвавший воспаление брюшины;
- очищение полости живота;
- декомпрессия кишечника;
- эффективное дренирование полости живота.
Обезболивание для операции проводится в несколько этапов. Предпочтительнее эндотрахеальный наркоз, в крайнем случае проводится спинномозговая анестезия (СМА). При проведении СМА в субдуральном пространстве отставляют катетер, через который вводятся местные анестетики (лидокаин) в послеоперационном периоде, что снижает необходимость применения наркотических препаратов.
При воспалении брюшины проводится срединная лапаротомия (разрез от лобка до пупка и выше, до грудины), что обеспечивает хороший доступ ко всем этажам брюшной полости.
- Устранение источника осложнения
После разреза передней брюшной стенки проводят ревизию органов живота и устанавливают первоисточник заболевания. Дальнейшее оперативное вмешательство проводится в зависимости от ситуации. В случае прободения или разрыва органа ушивается рана, при воспалении (аппендицит, пиовар и прочее) орган удаляется.
Из брюшной полости удаляется выпот, после его ликвидации полость живота неоднократно промывают антисептическими растворами (хлоргексидин, диоксидин, фурациллин) и осушают.
В тонкую кишку вводится трубка с многочисленными боковыми отверстиями. Введение осуществляется через нос, прямую кишку или энтеростому (необходимо для вывода газов из кишечника).
Дренаж брюшной полости осуществляют силиконовыми или резиновыми трубками (выводятся на переднюю брюшную стенку), которые должны обеспечивать удаление выпота изо всех отделов живота.
Операция заканчивается ушиванием послеоперационной раны или наложением лапаростомы. При лапаростомии брюшная стенка не ушивается, сближаются лишь края раны специальными швами.
Ведение послеоперационного периода должно проводиться под мониторингом, быть полным и адекватным, с быстрой сменой назначений и тактики в случае отсутствия положительный динамики.
Послеоперационное ведение пациентов включает:
- адекватное обезболивание;
- проведение интенсивной инфузионной терапии (до 10 литров в сутки);
- проведение дезинтоксикационной терапии (гемодиализ и лимфосорбция, введение мочегонных препаратов, гемосорбция, промывание брюшной полости через дренажи или санация через лапаростому);
- назначение антибиотиков в максимальных дозах, путь введения внутривенный (сочетание цефалоспоринов с аминогликозидами и метронидазолом);
- иммунокоррегирующая терапия;
- предупреждение пареза кишечника (введение прозерина) и синдрома кишечной недостаточности (введение атропина, препаратов калия);
- нормализация работы всех органов и систем;
- предупреждение осложнений.
Уход за пациентом начинается сразу же после завершения операции и должен продолжаться до восстановления трудоспособности больного. В связи с этим в послеоперационном периоде выделяют 3 фазы (условно):
- ранняя – продолжается от 3 до 5 дней;
- поздняя – первые 2 – 3 недели (пребывание в стационаре до выписки);
- отдаленная – до момента выхода на работу либо получения инвалидности.
Пациента на каталке перевозят в палату интенсивной терапии, где его с осторожностью перекладывают на специальную функциональную кровать с чистым постельным бельем. Больному обеспечивают тепло и комфорт. В ноги, на одеяло, помещается теплая грелка, а на послеоперационную рану пузырь со льдом (не больше, чем на полчаса), который предотвратит кровотечение из раны и несколько уменьшит боль.
Пациенту в кровати придают положение Фоулера – головной конец приподнимают на 45 градусов, а ноги слегка сгибают в коленных и тазобедренных суставах. Если больной находится без сознания (под наркозом) его укладывают горизонтально, убрав подушку из-под головы. Во избежание западения языка голову несколько запрокидывают и выводят нижнюю челюсть.
Первая смена повязки осуществляется на 2 сутки, под контролем врача. Если повязка сбилось или усилилось кровотечение из раны, перевязку проводят раньше. Мед. сестра следит не только за пульсом, частотой дыхания, давлением (каждый час) и температурой, но и контролирует выделение мочи (мочевой катетер после операции оставляют еще на 2 – 3 дня) и количество и характер отделяемого по дренажам. Дренажи периодически промываются, смена повязок у дренажей осуществляется врачом.
Питание пациента после операции начинают со 2-х суток и парентеральным путем (инфузионная терапия). В основном парентеральное питание включает введение 10% глюкозы и аминокислотных солей. Объем инфузий рассчитывается по формуле: 50 – 60 мл/кг массы тела пациента.
В первые сутки после операции больному не дают питья, а для облегчения жажды губы обтирают влажной салфеткой. Как только устанавливается перистальтика (обычно на 2 сутки), пациенту разрешается пить (по 1 чайной ложке воды каждый час) и переходят к энтеральному питанию (введение жидкой пищи и смесей через назогастральный зонд).
Нежелательно продолжительное нахождение пациента в постели (гиподинамия провоцирует возникновение послеоперационных осложнений). С учетом состояния больного приступают к его ранней активизации.
К концу первых суток пациент должен начинать активно вести себя в постели (поворачиваться, сгибать, разгибать конечности). На 2 – 3 послеоперационные сутки пациент сначала усаживается в кровати, затем, после нескольких глубоких вдохов – выдохов и откашливания он должен встать и пройтись по палате, после больного укладывают в постель. Подъему больного помогает мед. сестра. По мере улучшения состояния и уменьшения болей, больной расширяет режим согласно указаниям врача.
К ранним осложнениям перитонита, которые могут возникнуть в остром периоде в случае отсутствия своевременного лечения, относятся состояния, угрожающие жизни:
- инфекционно-токсический шок;
- острая сосудистая недостаточность и коллапс;
- кровотечение;
- развитие сепсиса;
- острая почечная недостаточность;
- гангрена кишечника;
- отек головного мозга;
- дегидратация;
- отек легких;
- ДВС-синдром;
- смерть больного.
Отдаленные последствия перитонита (после оперативного лечения):
- образование внутрибрюшных спаек;
- бесплодие (у женщин);
- межкишечный абсцесс;
- эвентрация кишечника;
- вентральная грыжа;
- парез кишечника и его непроходимость.
Если у вас обнаружили перитонит, скорее всего, вас направят в больницу, чтобы врачи могли следить за состоянием вашего здоровья.
Это связано с риском появления опасных осложнений перитонита, таких как заражение крови.
Первым этапом лечения перитонита будут уколы антибиотиков или прием противогрибковых препаратов. Обычно курс лечения длится 10–14 дней. Если перитонит был вызван перитонеальным диализом, антибиотики могут вводиться прямо в брюшную полость. Исследования показывают, что это более эффективно, чем вводить антибиотики внутривенно.
Вам потребуется проводить диализ другим способом, например, с помощью гемодиализа (когда кровь проходит через специальный фильтрующий аппарат), пока перитонит не будет вылечен. Для снятия боли назначают обезболивающие препараты.
У многих людей при перитоните возникают проблемы с перевариванием и усваиванием пищи, поэтому может потребоваться кормление через трубку. Она вводится в желудок либо через нос (назогастральный зонд), либо хирургическим путем, через переднюю стенку живота. Если эти варианты нельзя использовать, питательные вещества могут подаваться вам прямо в вену (парентеральное питание).
Если в результате инфекции были повреждены внутренние органы, , может потребоваться их удаление хирургическим путем. В некоторых случаях в брюшной полости возникают абсцессы (наполненные гноем полости), из которых необходимо откачивать гной, проколов их иглой. Операция проводится с помощью УЗИ, которое помогает направить иглу к абсцессу. Как правило, процедура проводится под местным обезболиванием, поэтому вы не должны чувствовать боли.
Кроме того, хирургическое вмешательство требуется для устранения причины перитонита, если он связана с повреждением внутренних органов, например, разрывом аппендикса.
После выявления перитонита пациенту определяется хирургическая операция. Она направлена на устранение первопричины. Другими способами болезнь вылечить невозможно.
Хирургия
Больного госпитализируют и проводят дооперационные мероприятия, направленные на лечение перитонита:
- снимают болевой шок – вводят анестезию;
- приводят давление в норму за счёт введения продуктов питания, жидкости, медикаментов.
Также это помогает нормализовать количество воды в теле человека и уничтожить инфекции.
Во время хирургического вмешательства проводят лапаротомию, обрабатывая всё содержимое специальным антибактериальным средством. Разрезают брюшную стенку с целью выявления сквозных отверстий в желуде или кишечнике. Перфорации зашивают, гной вместе с частью полых органов обрезают и удаляют.