Итак, врач установил вам диагноз корешковый синдром (иногда его немного неправильно называют «синдромом корешкового нерва»). Несомненно, по этому поводу у вас возникли некоторые вопросы:
- Что это за заболевание? Почему оно возникло?
- Насколько это страшно?
- Как это лечить? Можно ли избавиться от этого диагноза, или всё, на что способна медицина – лишь снимать симптомы во время обострений?
Ответы на эти вопросы вы найдете в данной статье. А если вы хотите задать их непосредственно специалисту и получить помощь – записывайтесь ко мне на консультацию в Ростове-на-Дону:
Что такое корешковый синдром
Корешковый синдром —, это один из признаков многих заболеваний связанных с позвоночником. Чаще всего это патологии связанные с процессом старения организма и встречается у людей старше 40 лет.
Корешковый синдром появляется, когда происходит компрессия нервных корешков, отходящих от спинного мозга. Корешки спинномозговых нервов проходят из спинного мозга сквозь узкое отверстие в позвонках. При наличии различных факторов здесь может происходит сдавливание и воспаление корешков позвоночника.
Давление на нервный корешок может оказывать грыжа межпозвоночного диска, остеофиты – дегенеративные наросты костной ткани позвонков, изменение высоты позвонка, смещение позвонков и опухоли. В настоящее время используют несколько определений корешкового синдрома.
Его называют как миелорадикулопатия, радикулопатия или остеохондроз. Чаще всего, это заболевание развивается в пояснице, реже —, в шейном отделе, еще реже —, в грудном. Для того, чтобы понять —, как лечить корешковый синдром при остеохондрозе и что это такое, рассмотрим значение нервных путей.
Узнайте, как принимать Нейромультивит.
Нервные волокна объединяют передние и задние корешки спинного мозга. Передние корешки спинного мозга образованы аксонами нейронов. Задние состоят из аксонов афферентных нейронов. Они содержат узел, в котором находятся тела чувствительных нейронов. Задние корешки обеспечивают чувствительность, а передние – двигательные реакции.
При повреждении спинномозговых нервных волокон возникает расстройство движений. Передний и задний корешки сплетены в смешанный нерв. Каждый корешок отвечает за работу конкретной мышцы. На основании этих знаний и принципов работы нервной системы, строится диагностика заболеваний неврологического характера. Проводя осмотр, невролог, определяет, какой участок спинномозговых корешков поражен.
Самое важное
Остеохондроз с корешковым синдромом является следствием длительных дегенеративно-дистрофических процессов в позвоночнике. Эта патология проявляется болью, онемением на участке, который обслуживает поврежденный нерв, ограничением подвижности. При поражении разных сегментов позвоночного столба симптомы отличаются. При появлении признаков заболевания следует посетить невропатолога. Важно провести комплексное лечение: медикаменты, ЛФК, физиотерапия, массаж и т. д. При наличии межпозвонковых грыж, длительном болевом синдроме, который не купируется медикаментами, и деформациях позвоночника назначают операцию. Чтобы избежать корешкового остеохондроза, нужно контролировать вес, правильно питаться, включить в режим умеренные физические нагрузки, носить удобную обувь.
источник
Причины возникновения
К причинам развития корешкового синдрома относятся множество факторов. Давайте рассмотрим их совокупность.
- Остеохондроз позвоночника, связанный с уменьшением высоты позвонков, может вызвать сдавливание проходящих через них нервных корешков позвоночника.
- Межпозвоночная грыжа приводит к сдавливанию прилежащих тканей, сосудов и нервных волокон.
- Защемление нервов может произойти в результате разрастания остеофитов – костных наростов на позвонках. Этот процесс сопровождает такие заболевания как остеоартроз и спондилез.
- Травмы, вызванные различными патологиями (спондилолистез, подвывих позвоночника) приводят к повреждению нерва.
- Сифилис, туберкулез, менингит, остеомиелит и другие воспалительные заболевания приводят к поражению корешка.
- Опухоли различного происхождения.
- Большие нагрузки на позвоночник.
- Малоподвижный образ жизни.
- Неправильная осанка.
- Лишний вес.
- Нарушение обмена веществ, гормонального фона.
- Нестабильность позвоночника.
- Переохлаждение.
- Врожденные пороки развития.
Причины
Корешковый остеохондроз является следствием поражения нервных корешков, которые выходят из спинного мозга. Эти ветви иннервируют кожу, скелетные мышцы, диафрагму, внутренние органы.
При повреждении нервных пучков проявляется резкая простреливающая боль, которая распространяется в разные части тела. Кроме того, нарушается чувствительность участка, за который отвечает воспаленный нерв, нарушаются сухожильные рефлексы.
Дегенеративные нарушения позвоночника развиваются на протяжении длительного времени. Сначала запустевают сосуды, которые питают хрящевую прокладку позвонков, по этой причине возникает недостаток полезных веществ, нарушение обменных процессов. Диск становится более плотным, тонким, его наружная оболочка (фиброзное кольцо) выпячивается. На его поверхности могут появиться трещины, тогда студенистое ядро выступает сквозь них, провоцируя разрыв наружной оболочки. Так образуется грыжа. Тогда запускается аутоиммунный процесс, при котором иммунитет ошибочно начинает уничтожать собственные ткани. Вследствие возрастных изменений происходит окостенение хрящевой ткани, формируются остеофиты на позвонках.
Корешковый синдром развивается при защемлении нервных пучков выпячиваниями, грыжей, остеофитами, сместившимися позвонками. Патология развивается при воспалении нервного корешка, повреждении миелиновой оболочки нерва, уменьшении его кровоснабжения.
Корешковый остеохондроз могут спровоцировать следующие факторы:
- Чрезмерная нагрузка на позвоночный столб при лишнем весе, беременности, частом ношении обуви на высоких каблуках, тяжелой физической работе, занятиях силовыми видами спорта.
- Искривление позвоночного столба (сколиоз, кифоз), опущение свода стоп, деформация ног.
- Регулярные статические нагрузки при сидячей работе.
- Частое переохлаждение спины, инфекции.
- Травмы позвоночника.
- Неправильное питание, недостаток полезных веществ в рационе, избыточное употребление соли и т. д.
- Системные заболевания и т. д.
Корешковый синдром могут провоцировать разные факторы, которые действуют по отдельности или в совокупности.
Виды корешкового синдрома
В зависимости от того, в зоне какого позвонка был поражен нервный корешок, будут различаться клинические проявления.
Корешковый синдром шейного отдела сопровождается болью и онемением в темени и затылке, так же и непосредственно в шее. Может быть нарушена речь.
При поражении нижних позвонков шейного отдела позвоночника боль отдает в ключицы, плечи, руки и грудную клетку. Иногда это путают с сердечными болями.
Поражение межпозвоночного диска шейного отдела с радикулопатией связано с межпозвонковой грыжей шейных позвонков. Женщины в полтора-два раза чаще страдают от болевых синдромов радикулопатии, а мужчины чаще страдают от самой болезни.
Корешковый синдром грудного отдела характеризуется болями в области лопаток и передается на внутреннюю сторону рук. Развитие патологии в верхней области грудного отдела позвоночника определяется болями в нижних ребрах, боли распространяются от нижних ребер до живота и даже паховой зоны.
Какие принимать витамины при переломах костей?
Радикулопатия в грудном отделе позвоночника часто имеет признаки психосоматического характера. Например, ощущение инородного тела внутри глотки, пищевода или желудка, боли в области сердца или желудка.
Поясничный остеохондроз с корешковым синдромом сопровождается нарушениями чувствительности в нижней части спины, живота, паха и нижних конечностей. У больного может появиться слабость в ногах, это симптом мышечной слабости, который приводит к утрате к самостоятельному передвижению человека.
Тяжелые поражения могут привести к полной утрате способности к передвижению, нарушению функций органов малого таза, проблемам с мочеиспусканием и дефекацией. Подробнее корешковый синдром пояснично-крестцового отдела: его симптомы и лечение рассмотрим далее.
Симптомы поражения отдельных корешков
Корешок С1.
Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2.
Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3.
Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4.
Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5.
Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6.
Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7.
Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8.
Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2.
Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6.
Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8.
Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10.
Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12.
Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1.
Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2.
Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3.
Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
Корешок L4.
Боль распространяется по передней поверхности бедра, коленному суставу, медиальной поверхности голени до медиальной лодыжки. Гипотрофия четырехглавой мышцы. Парез большеберцовых мышц приводит к наружной ротации стопы и ее «прихлопыванию» при ходьбе. Снижен коленный рефлекс.
Корешок L5.
Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1.
Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2.
Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5.
Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Симптомы
Признаками развития радикулопатии являются:
- корешковый болевой синдром, боли носят характер жжения, прострелов, печения, они локализованы в месте поражения, болевые ощущения распространяются в направлении от позвоночника к внутренним органам или конечностям, боль нарастает при резком движении, чихании, смехе и от нагрузки,
- искривление позвоночника, от болевого синдрома больной пытается принять то положение, которое ее минимизирует, уменьшается объем движений, от этого отдельные части спины «перекашивает»,
- корешково-сосудистый синдром, нарушение кровоснабжения в области поражения нервных волокон,
- пониженная чувствительность мягких тканей и кожи в зоне поражения, онемение приводит к мышечной дистрофии, плохому заживлению ран, истончению кожи и высокой травмируемости,
- снижение способности к произвольным движениям (парезы),
- изменение неврологических рефлексов.
В зависимости от области поражения позвоночника различают отдельные симптомы заболевания.
В шейном отделе боль носит режущий характер, она отдает в плечи, руки, грудину, нижнюю челюсть. Болевые ощущения усиливаются в положении лежа на спине, если больного попросить подвигать головой. Боль усиливается при смехе или сильном выдохе.
Боли в грудном отделе позвоночника появляются после резкого движения, пребывания длительное время в неудобной позе или во время приступа кашля.
При локации патологии в поясничном отделе боль может быть острой, простреливающей. От этого движения становятся скованными, подвижность уменьшается. Спазмы передаются в бедро, пах, поясницу или живот. Наблюдаются нарушения мочеиспускания и дефекации.
Узнайте, какие уколы применяют от радикулита.
Эффективные методы лечения
Основная задача лечения – устранить первопричину сдавливания нервных корешков в шейном отделе. Изначально купируют болевой синдром, затем занимаются решением основной проблемы. В качестве терапии корешкового синдрома используют: препараты, гимнастику, физиопроцедуры, народные средства.
Лекарственные препараты
Медикаменты для лечения шейного корешкового синдрома:
- НПВС (Мовалис, Ибупрофен). Быстро справляются с болевым синдромом, влияют на воспалительный процесс. Лекарства запрещено принимать длительными курсами во избежание появления резко негативных побочных эффектов;
- обезболивающие препараты (Но-Шпа, Кетанов). Средства помогают избавиться от дискомфорта, но в этот период посетите врача, начните нужную терапию. Если этого не сделать, а нагружать шейный отдел, вы усугубите ситуацию, что приведёт к серьёзным осложнениям;
- миорелаксанты. Снимают мышечные спазмы, справляются с дискомфортом;
- витамины группы В. Благотворно влияют на нервную систему, что позволяет быстрее восстановить функционирование нервных корешков;
- хондропротекторы. Запускают обменные процессы, восстанавливают хрящевую ткань, предотвращают её дальнейшее разрушение.
Физиотерапевтические процедуры
После купирования острых приступов боли пациенту назначают процедуры, влияющие на причину появления компрессии нервных корешков, что позволяет замедлить патологические процессы, вернуть двигательную функцию повреждённым участкам рук, плеч.
Действенные лечебные процедуры:
- массаж. Является самой эффективной методикой борьбы с шейным радикулитом. Манипуляции справляются с защемлением нервных корешков, воспалительным процессом, дискомфортом, симптоматикой корешкового синдрома;
- иглоукалывание. Введение особых игл в болевые точки благотворно сказывается на обменных процессах, купируется мышечный спазм, что помогает восстановить нормальное функционирование нервных корешков, проводимость импульсов;
- сеансы ЛФК. Способствуют укреплению мышечного корсета, восстанавливают двигательную функцию. Немаловажный аспект проведения манипуляций – опытный инструктор, регулярность выполнения ЛФК.
Полезные советы пациентам
Рекомендации:
- шейный радикулит формируется часто у пациентов, злоупотребляющих солёными, острыми, копчёными блюдами. Исключив эти продукты, алкогольные напитки, сладости, вы поможете организму побороть недуг, справиться с его симптоматикой;
- постельный режим. Во время и после терапии откажитесь от физических нагрузок. Хотя самочувствие значительно улучшилось, нагружать шейный отдел в этот период – опасно. Берегите здоровье, будьте бдительны, патологические процессы до конца вылечить невозможно, их только замедляют;
- ношение специального бандажа. Изделие способствует купированию боли, позволяет поддерживать позвонки шейного отдела в правильном положении. Носить бандаж долго нельзя, пренебрежение этим правилом может привести к атрофии мышц, усугублению ситуации.
Хирургическое вмешательство
Операция показана в тех случаях, когда корешковый синдром не поддаётся лечению консервативным методам терапии. Суть хирургического вмешательства заключается в удалении грыжи, опухоли, что сдавливает корешковый нерв. Выбирают самый малоинвазивный метод.
Операция решает проблемы, но малейшая ошибка врача может привести к нарушению двигательной функции или полной потере чувствительности отдельных участков. К тому же, операция стоит немалых денег, поэтому большинство пациентов склоняется к консервативным методикам терапии, только в экстренных случаях соглашается на хирургическое вмешательство.
Народные средства и рецепты
Проверенные рецепты народной медицины:
- отвар из ромашки и календулы. Залейте 200 граммов сырья (1:1 календулы и ромашки) литром кипятка. Готовое средство процедите, пейте на протяжении всего дня. Отвар поможет купировать воспаление, снять болевые ощущения;
- настойка из каштанов. Залейте 200 граммов мелко нарубленного сырья литром спирта или водки. Настаивайте две недели. Готовое средство смешайте с облепиховым маслом в пропорции 1:2, втирайте на ночь в повреждённую шейную область. Для увеличения эффективности снадобья укутывайте целлофаном, махровым полотенцем шею;
- мёд + мумиё. Смешайте компоненты в соотношении 2:1, нанесите на область шеи, немного вотрите, можете помассировать пострадавшую область десять минут. Затем смойте водой, смажьте любым увлажняющим кремом. Курс терапии – три недели.
Все рецепты перед применением оговорите с врачом. При наличии опухолей вышеописанные народные средства использовать нельзя.
Диагностика
Для постановки правильного диагноза очень важно знать основную причину. Для этого проводится опрос больного и неврологический осмотр, проверка рефлексов.
Диагноз дискогенная радикулопатия ставится исходя из клинической картины, в зависимости от того, где нарушена чувствительность и движения. Это показывает какие позвонки входят в область поражения. Например, боль в пояснице, распространяющаяся по внешней поверхности бедра и голени, свидетельствует о наличии люмбоишалгии. Боль в пояснице говорит о люмбалгии.
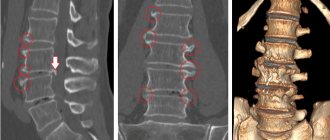
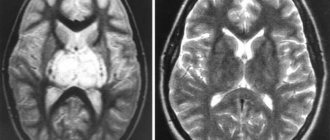
Диагностика корешкового синдрома проводится с помощью рентгена в разных проекциях, магнитно-резонансной томографии и компьютерной томографии.
Диагностика причин корешкового синдрома крестцово-поясничного отдела
При обращении по поводу симптомов радикулопатии, первое с чего начинает врач — это сбор анамнеза и уточнение у пациента времени начала болезни, предшествующих симптомов и сопутствующих нарушений.
Чаще всего уже на этом этапе можно исключить многие причины, однако в дальнейшем требуется инструментальное обследование по алгоритму диагностики неврологических заболеваний.
Неврологический осмотр
Он включает в себя оценку неврологической симптоматики с дальнейшим предположением топографии поражения. Исходя из этого этапа, больному назначаются дополнительные обследования.
Рентгенография позвоночника
В 70 % случаев позволяет диагностировать причину и локализацию патологического процесса. При остеохондрозе на снимке визуализируется грыжевое выпячивание, при травме можно увидеть границы перелома, при остеомиелите и туберкулезе — костные полости.
А вот диагностика опухолей при рентгенологическом исследовании возможна только при локализации процесса в самом позвонке. Исследование проводят в прямой и боковой проекции.
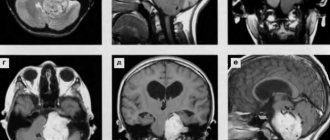
Компьютерная томография и магниторезонансная томография
Они являются следующим этапом обследования больного с радикулопатией и позволяют более точно диагностировать локализацию и разработать план лечения. При этом КТ является максимально информативным при поражении суставного и костного аппарата позвоночника.
МРТ позволяет диагностировать наличие опухолей спинного мозга и корешков, при отсутствии каких-либо патологий на рентгенологических снимках.
Общеклинические исследования (анализы крови, мочи, ЭКГ и прочие)
Проводятся всем больным независимо от предполагаемой причины заболевания. Помогают уточить диагноз в сомнительных ситуациях и скорректировать план лечения.
Лечение
Лечение корешкового синдрома назначается исходя из причин болезни.
Больному показан постельный режим и использование для сна жесткого ровного матраса.
Медикаментозное лечение включает применение нестероидных противовоспалительных средств. Их используют в форме таблеток или мазей. Они работают на снятие болевого синдрома, уменьшения воспаления в области поврежденных нервов и уменьшения отека. Длительное применение данных препаратов имеет противопоказания, поэтому их используют в периоды обострений.
Анальгетики (Кеторол, Баралгин) уменьшают боль.
Миорелаксанты расслабляют спазмированные мышцы и снимают боль.
Витаминные комплексы и препараты, содержащие витамины группы В (Нейромультивит, Мильгамма) назначают для питания нервных тканей и укрепления нервной системы.
Хондропротекторы полезны для предотвращения разрушения тканей позвоночника. Они питают хрящевую ткань, предотвращая ее разрушение. Разовое употребление таких препаратов может быть не эффективным. Их следует применять курсами на протяжении месяца. Срок такого курса должен определить врач в зависимости от состояния больного.
В зависимости от отдела позвоночника в лечении могут быть свои особенности.
Например, шейный остеохондроз с корешковым синдромом и его лечение будет связано со снижением нагрузки на позвонки. Для этого применяют специальный ортопедический воротник Шанца. Он фиксирует шею в нормальном положении, снимает нагрузку и расслабляет спазмированные мышцы.
Узнайте, что дает магнитотерапия для суставов.
Его носят в период обострений или при долгой работе в положении сидя. Для сна необходимо подобрать подушку, которая не будет вызывать искривления шеи, матрас должен быть твердым. Такие приспособления помогут ускорить процесс выздоровления.
Для грудного и поясничного отдела полезно ношение ортопедических корсетов.
Физиотерапевтическое
Хорошим эффектом обладают различные методы физиотерапии.
Это ультразвук, магнитотерапия, вытяжение позвоночника (тракционная терапия), электро- и ионофорез с применением лекарственных препаратов, иглотерапия. Они отличаются безболезненностью и возможностью воздействовать непосредственно на очаг поражения.
Нервные клетки очень чувствительны к ультразвуку. Ультразвуковая терапия очень полезна для нервной системы, она нормализует ее состояние, снижает чувствительность рецепторов, снимает болевые ощущения, на клеточном уровне производит «микромассаж».
Вытяжение позвоночника может производиться разными способами. В лечении корешкового синдрома применяют сухое вытяжение позвоночника – это вытяжение под собственным телом человека. Например, когда вы висите на турнике. Врач может делать это вручную или используя вертикальные или горизонтальные столы.
Иглотерапия воздействует на рефлекторные точки. Она запускает процессы регенерации нервных волокон, стимулирует кровообращение в заданной области и обезболивает.
Лазеротерапия очень эффективна в лечении. Она воздействует непосредственно на пораженный участок, активизирует регенерацию тканей, улучшает микроциркуляцию, снимает отек и воспалительный процесс.
Практически все выше перечисленные методы физиотерапии обладают свойствами обезболивания, снятия отека, расслабления, улучшения питания поврежденных тканей в зоне воздействия, восстановления метаболизма и улучшения циркуляции крови. Данные методы назначают последовательно один за другим под наблюдением врача-физиотерапевта.
Хирургическое
Если консервативное лечение не приносит должного облегчения, прибегают к помощи хирургического лечения. Оно назначается в тяжелых случаях, при наличии межпозвонковых грыж, костных наростов на позвонках и других осложнениях.
Профилактика КС
Профилактические меры по предупреждению КС включают в себя стандартный комплекс укрепления организма:
- Соблюдение диеты с минимальным содержанием жирного, жареного, солёного. Исключить нужно табак и алкоголь. Больше свежих фруктов, овощей, молочных и злаковых продуктов.
- Принятие комплекса витаминов.
- Физические нагрузки. Необязательно ходить в спортзал: достаточно делать гимнастику, включающую повороты, наклоны, приседания и подобное, 2 раза в день.
- Раз в полгода-год необходимо проходить курс массажа.
- Раз в год надо показываться врачу, независимо от состояния.
Остеохондроз позвоночника с корешковым синдром — опасная патология, выражающаяся в острых болях. Так как КС — последствия какой-то болезни, симптоматика его может быть разной.
Эффективное лечение требует визита ко врачу, потому как самостоятельно принятые меры могут усугубить ситуацию.
Профилактика
В качестве профилактических мероприятий будет полезно соблюдать диету и придерживаться сбалансированного питания. Тогда можно избежать проблем с лишним весом, развития нарушения обмена веществ и недостатка витаминов. Можно по назначению врача употреблять витаминные комплексы группы В, способствующие улучшению работы нервной системы.
Очень полезны занятия спортом с умеренной нагрузкой, направленные на развитие и разработку суставов и мышц, укрепление мышц спины. Всегда необходимо сохранять правильную осанку, при длительных поездках на машине полезно подкладывать валик под поясницу для сохранения естественного изгиба позвоночника.
Курсы массажа позволяют снять напряжение и зажатость в области спазмированных мышц, сделать их мягкими и эластичными. Полезно носить ортопедическую обувь, она сохраняет правильную осанку и физиологическое положение позвоночного столба. Так же для осанки используют специальные ортопедические приспособления: воротник для шеи, корсет, стельки для обуви, подушки и матрасы для сна.
Диагностика и лечение
Чтобы лечить корешковый синдром правильно, необходимо четко определиться с местом защемления. Для этих целей применяются современные методы диагностики, позволяющие своевременно выявить клиническую аномалию. Информативными методами диагностирования являются:
- МРТ (магнитно-резонансная томография) позвоночных отделов.
- КТ (компьютерная томография) позвоночника.
- Электронейромиографическое обследование.
- Рентгенологическое сканирование.
Следует учесть, что корешковый синдром грудного отдела с соматической симптоматикой требует более тщательного обследования, чтобы исключить возможную патологию внутренних органов жизнедеятельности.
В случае подтвержденного диагноза неврологической природы, обусловленной дегенеративно-дистрофическими нарушениями позвоночного столба, применяются консервативные методы лечения. На начальном терапевтическом этапе необходимо блокировать болевые приступы. В качестве обезболивающих лекарственных средств используются традиционные фармакологические препараты – анальгетики (Баралгин, Анальгин и т. д.) и нестероидные группы (Диклофенак, Мовалис, Ибупрофен, Кеторол и пр.). Если подтвержден диагноз люмбалгия с корешковым синдромом, то для устранения болевого синдрома применяется местная блокада на основе анестетического лекарственного препарата новокаина, обладающего сильным анестезирующим действием. Кроме того, лечение корешкового синдрома предусматривает использование прочих фармакологических средств:
- Мази и гели, например, Фастум гель, Финалгон, Випросал.
- Миореклаксанты – Сирладуд, Баклофен, Мидокадм и т. д.
- Витаминные препараты – Комбилипен, Нейромультивит и пр.
В особых случаях, когда неврологическая патология сопровождается вегето-сосудистой дистонией, назначают ангиопротекторы, лекарственные формы сосудорасширяющего действия, психотропные и/или седативные фармакологические группы.
Большую роль в комплексном лечении неврологического состояния играет физио – и рефлексотерапия и лечебная физкультура. Как только устранены болевые ощущения, пациенту предлагается комплекс лечебно-профилактических процедур, способствующих восстановлению поврежденных невротических зон позвоночного столба.
httpv://www.youtube.com/watch?v=embed/tqkQD57qpiU
Кроме того, обязательным элементом комплексной терапии является соблюдение диетических норм питания. А также не следует пренебрегать средствами лечения народной медициной. Разогревающие мази и компрессы из травяных сборов, помогут снять болевой синдром перед началом комплексной медикаментозной терапии. Нарушение подвижности можно восстановить спиртовыми настойками на основе черемши, красного перца, чеснока, редьки, мёда и так далее.
Клиническая картина
Шейный корешковый синдром проявляется по-разному, всё зависит от повреждения конкретного спинномозгового корешка.
По характеру болей можно определить, какова локализация патологического процесса:
- С1. Компрессия верхнего спинномозгового корешка провоцирует постоянные головные боли, которые не снимают даже сильные анальгетики. Дискомфорт распространяется на область затылка, темени;
- С2. Поражение этого корешка проявляется симптомами, описанными выше, дополнительно формируется гипертрофия мышц подбородка, из-за чего они начнут провисать. Такая ситуация ведёт к образованию «второго» подбородка;
- С3. Боли в одной стороне шеи (аналогичны стороне повреждений). На этой же области отмечается появление чувства онемения, кожа/мышцы под подбородком обвисают. Многие пациенты жалуются на отсутствие ощущений с одной стороны языка, хотя онемения нет, при этом нарушается речь;
- С4. Дискомфорт отмечается в области ключицы, плеч, в некоторых ситуациях боли доходят до сердца и печени. Мышцы шеи ослаблены, поэтому отмечаются частые боли в этом отделе;
- С5. В зависимости от стороны поражения, появляются онемения рук, плеча в этой зоне. При движении рукой пострадавшие жалуются на слабость в плечевом суставе;
- С6. Дискомфорт охватывает обширные участки: боли распространяются от шеи, ощущаются по всей руке, вплоть до кончиков пальцев. Мышцы теряют свой тонус, рукой двигать затруднительно;
- С7. Болевые ощущения отмечаются в шее, области лопаток, плечо поражено со всех сторон. Снижается тонус не только бицепса, охватывается и трицепс;
- С8. Онемение распространяется на шею, всю руку (затрагиваются все пальцы). Слабость мышц сильная, что с трудом удаётся поднять руку.
Обратите внимание! При поворотах или наклонах шеей болевые ощущения усиливаются, иногда пациенты теряют чувствительность отдельных участков на некоторое время