Пневмония – опасное заболевание нижних отделов респираторного тракта, которое связано с воспалением паренхимы легкого. Протекает, как правило, достаточно тяжело, особенно у ребенка до пяти лет. Однако есть и атипичные, бессимптомные формы – более опасные пневмонии, симптомы у детей и без того определить сложнее, чем у взрослых. Учитывая то, что диагностировать такого рода заболевание на порядок сложнее, а последствия от него могут быть очень и очень серьезные.
Возникает эта болезнь, в большинстве случаев, как продолжение острой респираторной вирусной инфекции. Есть и другой вид – аспирационная пневмония. Она возникает при попадании пищи или рвотных масс в респираторный тракт. У детей случается достаточно часто, как правило, в возрасте до одного года (особенно у детей с пилороспазмом или пилоростенозом – они часто срыгивают). Достаточно редко пневмония имеет первичный характер (то есть развивается как самостоятельная патология). Такое опасное заболевание, как пневмония у детей до года, симптомы имеет достаточно характерные, чтобы болезнь вовремя установить.
Причины развития проблемы
Пневмония у детей развивается по различным причинам. Выделяют две основных группы причин становления проблемы.
Первая группа факторов касается проникновения в нижние дыхательные пути патогенной флоры. Какие же микроорганизмы вызывают воспаление легких у малыша? Можно выделить типичные и нетипичные инфекционно-вирусные структуры.
Приходится говорить о следующих агентах:
- Пневмококки. Настоящие рекордсмены среди виновников развития воспаления легких. Представляют собой округлые бактерии, способные к образованию спор в неблагоприятных условиях. Являются причиной развития воспаления легких в 60-80% клинических ситуаций. Провоцируют сложные пневмонии с затяжным и длительным течением.
- Стафилококки. Стафилококки провоцируют становление опасных для жизни и здоровья пневмоний. Особенно большую угрозу здоровью пациента несет золотистый стафилококк и стафилококк гемолитический (в несколько меньшей мере). Опасность заключается в вероятности назначения неправильного лечения и проявлений резистентности к терапии в будущем.
- Стрептококки. Вызывают слабые, но длительные и плохо поддающиеся терапии вялотекущие воспаления легких. Наиболее активно стрептококк проявляет себя в детском организме.
Вот три наиболее выраженных возбудителя воспаления легких. Существуют, как уже было сказано, нетипичные возбудители.
Атипичные возбудители
- Клебсиелла. Поражает как раз детей. Взрослые страдают пневмонией, индуцированной клебсиеллами гораздо реже.
- Хламидии.
- Микоплазмы. Микоплазма — это обобщающее наименование микроорганизмов единого типа. Сюда входит микоплазма хоминис, разные виды уреаплазмы и т.д. Это крайне вредоносные агенты, провоцирующие сложные для излечения воспаления легких.
- Коронавирусы. Ответственны за формирование атипичной пневмонии. Наиболее известны случаи пандемии атипичного воспаления легких в 2002-2003 годах.
- Легионеллы. Выступают опаснейшими агентами, часто провоцируют летальные воспаления легких у представителей младшей возрастной группы.
Вирусы герпетического спектра
Их множество. Выделяют, как минимум, 6 штаммов, способных спровоцировать пневмонию.
- Штамм первого типа. Он же вирус простого герпеса. Наиболее часто провоцирует пневмонию у пациентов младшего возраста. Однако само по себе воспаление легких для ВПГ нехарактерно.
- Штамм второго типа. Генитальный герпес. Вызывает опасные для жизни поражения.
- Штамм третьего типа. Вирус Варицелла-Зостер. Определяет ветряную оспу и опоясывающий лишай. Крайне редко провоцирует пневмонии у детей, чего нельзя сказать о взрослых больных.
- Штамм четвертого вида. Вирус Эпштейна-Барр. Вызывает опасные для жизни заболевания, в том числе и мононуклеоз.
- Штамм пятого вида. Цитомегаловирус. Провоцирует цитомегалию с формированием генерализованного поражения организма. В патогенный процесс вовлекаются нижние дыхательные пути, органы пищеварительного тракта, сердечнососудистой системы, дермальный слой.
- Герпес шестого типа подтипа «Б». Провоцирует воспаление легких.
Перечень возбудителей неполный. Однако именно они наиболее часто провоцируют воспаления легких.
Причины заболевания
Возникновению пневмонии у ребёнка способствуют такие факторы, как ослабленный иммунитет, хронические лёгочные заболевания, частые простуды, особое строение лёгочной системы. А также некоторые особенности детского организма создают благоприятную среду для размножения бактерий. К ним относятся:
недоразвитость лёгких для полноценного воздухообмена;- низкая пористость;
- малый объём лёгких;
- узкие воздухопроводные ходы;
- слишком тонкие слизистые оболочки, которые способствуют появлению отёков;
- затруднённое выведение мокроты.
Если кто-то из членов семьи курит в квартире, это также повышает риск развития инфекции. Причём её попадание в лёгкие происходит не только через бронхи, но и через кровоток и лимфу. Чаще всего это происходит при хронических воспалительных процессах в других органах и вызывает вторичную пневмонию. Проникновение в систему дыхания аллергенов, отравляющих паров или химических веществ также способно спровоцировать воспаление лёгких.
Существует такое понятие, как врождённая пневмония. Заражение ребёнка происходит во время родов (при попадании в его организм околоплодной жидкости), если мать инфицирована хламидиями или герпесом.
Пути заражения
Пути передачи патогенной флоры детям множественны.
Это:
- Контактно-бытовой путь. Как правило, ребенок «подхватывает» патогенные микроорганизмы в родильном доме. Инфекции передаются от зараженного персонала к маленькому пациенту через грязные руки, непродезинфицированные соски и т.д. Если подобная участь миновала ребенка в роддоме, велика вероятность инфицирования при взаимодействии с другими детьми.
- Нисходящий путь. При прохождении по зараженным родовым путям матери.
- Плацентарный или же перинатальный путь. Через плаценту, минуя все анатомические барьеры к ребенку.
Причины слабого иммунного ответа
Второй весомый фактор становления проблемы — это снижение активности работы защитной системы организма.
Среди причин проявления подобной проблемы можно отметить:
- Частые острые респираторные вирусные инфекции. Подавляют иммунитет, выматывают его так, что сил на противодействие отдаленным очагам попросту не остается.
- Однократное или, тем более, многократное переохлаждение.
- Длительные стрессы, психоэмоциональные нагрузки и тому подобные факторы. Дело в том, что в результате стресса активно синтезируются гормоны стресса: адреналин, кортизол, норадреналин. Они активно подавляют синтез специфических иммунных клеток. Тем самым снижается активность работы иммунитета.
- Табакокурение (у подростков) Сказывается на иммунитете не лучшим образом по причине стеноза крупных магистральных сосудов.
- Неправильное питание. Дети редко питаются правильно и полноценно. Намного чаще речь идет об избытке быстрых углеводов, жиров и т.д.
В сочетании двух групп причин проявляются первые признаки пневмонии у ребенка.
Отличие бронхита от воспаления легких
Отграничить бронхит от пневмонии у детей, что называется, «на глаз» попросту невозможно.
Есть различия в симптомах, есть различия в данных объективной диагностики. Именно исходя из результатов исследований и нужно делать выводы.
В целом же, можно назвать следующие отличия одного заболевания от другого:
- Температура тела при воспалении легких, как правило, выше на несколько десятых долей градуса или на несколько градусов. Так, при бронхите преобладает субфебрилитет с повышением температуры до отметок в 38.1 градус максимум. Воспаление же легких часто сопровождается фебрилитетом и даже пиретическими показателями термометра (свыше 38.1 градуса). Но нужно помнить, что бронхит бронхиту и пневмония пневмонии рознь.
- Длительность гипертермии при пневмонии больше трех суток. При бронхите — меньше.
- При пневмонии почти всегда кашель влажный, с отхождением большого количества вязкой густой мокроты. Чего не скажешь о бронхите.
- Воспаление легких сопровождается посинением носогубного треугольника (цианозом).
- Также воспалению легких сопутствует одышка, удушье. Наблюдается работа дополнительных мышц.
Отграничить заболевания, однако, можно лишь посредством объективных исследований.
Лечение пневмонии
Пневмония — тяжелое заболевание, которое может угрожать жизни ребенка, особенно в раннем возрасте. Успешное применение антибиотиков значительно снизило смертность от пневмонии, однако несвоевременное обращение к врачу, запоздалая диагностика и позднее начало лечения воспаления легких могут привести к развитию тяжелых осложнений, даже приводящих к инвалидности. Поэтому в случае простудного заболевания не следует самим пытаться ставить диагноз ребенку, а тем более лечить его. Своевременное обращение к врачу и четкое выполнение всех его назначений убережет ребенка от неприятных последствий заболевания.
Признаки и симптомы
Симптомы пневмонии у детей довольно специфичны. Сказывается интенсивное воспаление легочных структур.
При интерстициальной пневмонии или мелкоочаговом поражении температуры может и не быть.
- У ребенка первые признаки пневмонии выражаются гипертермией. То есть повышением температуры тела свыше нормальных значений. Как правило, для пневмонии характерно становление фебрилитета (свыше 38.1 градуса Цельсия). Возможны показатели еще выше, вроде пиретической температуры (39-40 градусов Цельсия).
- Далее развивается интенсивный кашель с отхождением большого количества мокроты. Однако и это не аксиома. Возможно отсутствие кашля, что характерно для мелкоочаговых форм воспаления легких или кашель сухой.
- Боли при вдохе и выдохе. Наблюдаются часто. Болевой синдром тупой, усиливается при вдохе или выдохе.
- Симптомы общей интоксикации организма с характерными проявлениями, вроде головной боли, слабости, тяжести во всем теле, ощущения ватности тела и т.д.
- Одышка, удушье. Становление дыхательной недостаточности.
- Симптомы пневмонии у ребенка могут полностью отсутствовать. Либо проявляться вяло. В данном случае речь идет о типичном, классическом типе воспаления легких.
Симптоматика атипичной пневмонии
Признаки воспаления легких атипичного типа довольно неспецифичны. Проявляются все те же симптомы воспаления легких, но в менее активной степени.
При легионеллезе наблюдается, напротив, более интенсивное их проявление. В любом случае, конкретные признаки у детей зависят от возбудителя заболевания.
Признаки пневмонии у детей
В большинстве случаев пневмония развивается как осложнение вирусной инфекции, при этом вначале у ребенка повышается температура, появляется насморк, снижается аппетит, малыш становится плаксивым. Температура при пневмонии удерживается три дня, затем возможно, но не обязательно — мнимое улучшения состояния, когда температура может нормализоваться на один-два дня. И вновь она повторно внезапно повышается, появляется учащение дыхания, кашель, бледность кожных покровов, потливость, одышка, общее нарушение самочувствия.
Кашель, вопреки распространенному мнению, не основной симптом пневмонии, его может не быть совсем. Если же такой симптом присутствует, то он может быть разным: поверхностный или глубокий, приступообразный, сухой или влажный. Нарастают симптомы интоксикации. У ребенка могут появиться жалобы на головную боль, возникнуть головокружение, рвота, вялость, боль и вздутие живота, понос.
Характерного именно для пневмонии какого-то одного симптома не существует. Определить заболевание на основании жалоб, сроков течения болезни, динамики ее развития может только врач. При осмотре малыша доктор может получить много информации: признаки интоксикации, дыхательной недостаточности, наличие или отсутствие хрипов в легких.
У маленьких детей, особенно первого года жизни, клинических проявлений может быть мало, но интоксикация и дыхательная недостаточность помогут врачу заподозрить пневмонию. В раннем возрасте пневмонию «видно лучше, чем слышно»: одышка, втяжение вспомогательной мускулатуры, посинение носогубного треугольника, отказ от еды могут свидетельствовать об этой болезни.
Диагностика
Диагностика такой патологии, как пневмония у ребенка, симптомы которой были описаны выше, не представляет больших сложностей в подавляющем числе случаев.
За выявление первопричины описанного недуга и ее лечение отвечают врачи-пульмонологи.
На первичном приеме происходит опрос пациента на предмет жалоб и их характера, длительности и возможного происхождения.
В дальнейшем собирается анамнез (то есть врач выявляет, какими болезнями страдал или страдает пациент в данный момент). Важно определиться с характерными предпосылками болезни: контакте с больными и т.д.
Наконец, приходит очередь объективных исследований:
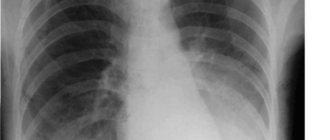
- Рентгенографии органов грудной клетки. Требуется во всех случаях. Позволяет выявить характерные признаки воспаления легочных структур и бронхиального дерева. Дает типичные засветы или затемнения.
- Бронхоскопии. Назначается крайне редко. Только в спорных случаях.
- МРТ/КТ-диагностика. Также назначается только в спорных случаях. Требуется для уточнения характера процесса при маленьком очаге или вялом течении.
- Общего анализа крови. Дает классическую картину воспалительного процесса с формированием лейкоцитоза, повышения скорости оседания эритроцитов.
- Анализа мокроты и посева ее на питательные среды. Так можно обнаружить конкретного возбудителя и его чувствительность к антибиотикам.
Для верификации диагноза этого более чем достаточно.
Лечение
Терапия специфична и в большинстве случаев осуществляется в условиях стационара.
Требуется назначение следующих препаратов:
- Противовоспалительных средств нестероидного происхождения. Помогают снять генерализованное воспаление, как и следует из названия фармацевтической группы.
- Антибактериальных фармацевтических препаратов. Требуются для уничтожения первоисточника проблемы.
- Кортикостероидов для купирования воспаления.
- Анальгетиков для снятия болевого синдрома.
- Бронхолитиков, чтобы облегчить дыхание и снять бронхоспазм.
Если воспаление вызвано палочкой Коха, только фторхинолоны способны с ней бороться. Развитие устойчивости к данной группе антибиотиков будет означать смертный приговор для пациента.
Лечение должно быть систематическим и комплексным. Терапией должны заниматься только врачи.
Самостоятельное применение лекарственных средств приводит к тому, что вирус, бактерия или иной агент становятся лишь сильнее. Повышается их резистентность (устойчивость) к антибиотику, что несет опасность для жизни пациента.
Лечение и меры профилактики
Антибактериальная терапия проводится только после подтверждения возбудителя заболевания в течение 10 дней. В случае когда пневмония была вызвана вирусом, для лечения назначают муколитические и жаропонижающие препараты, бронхолитики и спазмолитики.
Лечение тяжёлых состояний проводится в реанимационном отделении при искусственной вентиляции лёгких. При отсутствии осложнений полное выздоровление ребёнка наступает спустя 4 недели.
В период восстановления после перенесённого какого-либо заболевания лёгких важны прогулки на свежем воздухе. Родители должны следить, чтобы ребёнок не переохлаждался и не переутомлялся.
А также следует выяснить, почему ребёнок может часто болеть. Например, следует насторожиться, если возникновение ОРВИ, гриппа, бронхита происходит более двух раз в год.
Основания для госпитализации
Детский организм — крайне непредсказуемый. Потому госпитализация рекомендуется в большинстве случаев.
Абсолютные основания для госпитализации это:
- Интенсивная одышка. Одышка — это увеличение количества дыхательных движений в минуту.
- Удушье любой степени тяжести. Чревато становлением проблем с дыханием (дыхательной недостаточности). Возможен летальный исход.
- Повышение температуры тела свыше 39 градусов Цельсия.
- Напряжение мышц, которые обычно не ответственны за процесс дыхания.
- Ригидность мышц шеи.