Конъюнктивит
(
conjunctivitis
) — воспаление конъюнктивы преимущественно инфекционной этиологии, являющееся наиболее частым заболеванием глаза с благоприятным исходом.
Частота заболевания Конъюнктивитом объясняется тем, что конъюнктивальный мешок по своему анатомическому положению доступен всевозможным внешним влияниям, а сама конъюнктива (см.) обладает высокой реактивностью, легко реагируя на различные воздействия эндогенного и экзогенного характера.
Классификация
Наибольшее распространение получила этиологическая классификация Конъюнктивита, по к-рой выделяют:
1. Бактериальные Конъюнктивиты — острый бактериальный, эпидемический Коха — Уикса Конъюнктивит, блефароконъюнктивит Моракса — Аксенфельда, бленнорея новорожденных и взрослых (см. Бленнорея), дифтерийный Конъюнктивит.
2. Вирусные Конъюнктивиты — аденовирусный Конъюнктивит, эпидемический кератоконъюнктивит, эпидемический геморрагический Конъюнктивит при гриппе, герпетической болезни, при болезни Ньюкасла.
3. Конъюнктивиты с включениями — паратрахома (см. Трахома).
4. Аллергические, или токсико-аллергические, Конъюнктивиты — фликтенулезный кератоконъюнктивит, атонический (сенный), лекарственные, алиментарные, весенний катар (см.).
5. Грибковые Конъюнктивиты.
6. Конъюнктивиты, развивающиеся при действии различных физических, химических факторов и лучевой энергии.
По характеру воспалительного процесса различают острые, подострые и хронические Конъюнктивиты, а по патологоанатомическим особенностям — катаральные, гнойные, пленчатые и фолликулярные.
Аллергический конъюнктивит у детей и взрослых
Диагностика заболевания проводится на основе кожных тестов, различных исследований и аллергических проб.
В этой статье
- Аллергический конъюнктивит у детей и взрослых
- Причины возникновения аллергического конъюнктивита у детей и взрослых
- Развитие аллергического конъюнктивита
- Какие признаки заражения аллергическим конъюнктивитом существуют
- Методы диагностики хронического аллергического конъюнктивита
- Лечение конъюнктивита аллергической формы в домашних условиях
- Меры предосторожности при использовании народных средств
Если был поставлен диагноз «конъюнктивит аллергический», для лечения, как правило, назначаются разнообразные препараты, которые принимаются внутрь и местно, устраняя симптомы аллергии и подавляя воздействие аллергена.
По статистике, конъюнктивитом аллергической формы страдает около 15% населения. Он является достаточно серьезной проблемой. Аллергический конъюнктивит одинаково часто встречается и у мужчин, и у женщин.
Вообще аллергическая реакция, возникающая на глазах, в подавляющем большинстве случаев всегда сопровождается появлением конъюнктивита, дерматита век и других заболеваний зрительных органов. Часто заболевание возникает вместе с бронхиальной астмой и ринитом. Если игнорировать лечение при хроническом конъюнктивите, он может привести к серьезным проблемам со зрением.
Этиология
Среди причин, вызывающих Конъюнктивит, на первом месте стоят возбудители инфекций, чаще попадающие в глаз экзогенным и сравнительно редко эндогенным путем. Обычно это стафилококки и пневмококки. При сезонных эпидемических вспышках в основном имеет значение такой специфический для глаза возбудитель, как бактерия Коха — Уикса (см. Коха — Уикса бактерия). Острый эпид. конъюнктивит Коха — Уикса чаще охватывает детские коллективы, особенно младшего возраста (до 2 лет). Частота К., вызываемого диплобациллой Моракса — Аксенфельда (см. Моракса — Аксенфельда бактерия), стрептококком, кишечной, дифтерийной палочкой, невелика. Гонорейный К. (бленнорея новорожденных и взрослых), нередко приводивший к слепоте в дореволюционной России, благодаря активной профилактике в родовспомогательных учреждениях в совр, практике встречается крайне редко.
Значительно возрос удельный вес К. вирусной этиологии. Среди них наиболее часто встречаются К., вызываемые аденовирусами типов 3, 7а, реже 6, 10, 11, 17, 21, 22 (аденовирусный К., или аденофарингоконъюнктивальная лихорадка — старое название) или типа 8 (эпид, кератоконъюнктивит). Аденовирусные К. наблюдаются в различное время года в виде многочисленных спорадических случаев и эпид, вспышек среди всех возрастных групп населения. К группе пикорнавирусов (энтеро-вирус-70) относится возбудитель К., впервые зарегистрированный в Гане в 1969 г. и получивший название эпидемического геморрагического К. В 1971 —1973 гг. это заболевание приняло характер пандемии, охватившей страны Европы, Азии, Африки и Ближнего Востока. В СССР также были отмечены вспышки эпид, геморрагического К.
Увеличение частоты аллергических К. связано с постоянным увеличением факторов, способствующих изменению реактивности организма (широкое использование вакцин, сывороток, химиотерапевтических препаратов, инсектицидов, предметов бытовой химии, косметики и т. д.). Аллергенами могут быть антибиотики, хинин, морфин, дионин, эзерин, атропин и другие лекарственные средства.
Немалую роль, особенно в возникновении хрон. К., играют различные физ. и хим. факторы на предприятиях хим., текстильной, мукомольной промышленности, на лесопильных, кирпичных, известковых заводах, а также световая энергия и ионизирующие излучения в электропромышленности , кинопроизводстве, при эксплуатации рентгеновских установок и т. д. Хрон. К. развивается также при различных хрон, заболеваниях организма — воспалительных заболеваниях околоносовых пазух, носовой части глотки, жел.-киш. тракта, при глистной инвазии и т. д. Этиология острого фолликулярного К. в основном инфекционная, тогда как этиология хрон, фолликулярного К. не отличается от этиологии хрон, нефолликулярных К. В ряде случаев фолликулы образуются как следствие возрастной гиперплазии лимфоидной ткани у детей — фолликулеза. Предрасполагающими моментами для развития фолликулов могут быть нарушения в деятельности жел.-киш. тракта, глистные инвазии, анемии, гипо- и авитаминозы, хронические интоксикации, неудовлетворительные сан.-гиг. условия.
Патогенез и патологическая анатомия
Своеобразие анатомического строения конъюнктивы обусловливает особенности морфологической картины и патогенеза К. Большую роль в их возникновении играет не только возбудитель, но и реактивность организма, определяющая характер течения Конъюнктивитов различной этиологии.
Доступным и хорошо изученным методом морфол, исследования при К. является изучение цитологической картины соскобов конъюнктивы (см. Цитологическое исследование). При бактериальных К. цитограмма соскоба характеризуется наличием большого количества нейтрофилов и отсутствием изменений в эпителиальных клетках. При К. вирусной этиологии выявляются дистрофические изменения клеток эпителия, преобладание в экссудате лимфомоноцитарных и гистиоцитарных клеток. Экссудат при аллергических К. содержит также эозинофилы и базофилы.
При грибковых Конъюнктивитах в пенистом отделяемом видны грибки, нередко фагоцитируемые нейтрофилами и гистиоцитарными клетками. Гистол, исследование при К. в собственной ткани конъюнктивы показывает гиперемию, отек и экссудацию, охватывающие всю конъюнктиву или только часть ее. Экссудат при острых К. состоит в основном из полинуклеаров, образующих скопления вокруг сосудов и в подэпителиальном слое конъюнктивы. В поздних периодах инфильтрация характеризуется примесью лимфоцитов, эозинофилов и плазматических клеток. Для аллергических К. особенно характерна местная эозинофилия, а для хрон. К. лимфоцитарная и плазмоцитарная инфильтрация. Помимо инфильтрации, в воспаленной ткани конъюнктивы отмечаются пролиферативные изменения в соединительнотканных элементах. При некоторых К. в лимфоидной ткани наблюдается образование очаговых скоплений клеточных элементов в виде фолликулов; их присутствие и развитие определяет особые формы фолликулярных К. При вирусных К. наибольшие изменения обнаруживаются в эпителиальных клетках конъюнктивы, поскольку такие вирусы, как аденовирус, обладают эпителиотропностью. Возникает деструкция клеток эпителия, вакуолизация цитоплазмы и ядер, фрагментация хроматина ядер, накопление кислой фосфатазы.
Методы диагностики хронического аллергического конъюнктивита
Диагностика аллергической формы воспаления конъюнктивы может проводиться только офтальмологом и аллергологом-иммунологом. Особенно это важно, если в анамнезе четко прослеживается связь воспаления конъюнктивы с воздействием аллергена. Чтобы подтвердить диагноз, специалисты проводят:
- Офтальмологический осмотр: в ходе него выявляются изменения конъюнктивы (в частности наличие или отсутствие отека, гиперемии и других признаков). Исследование конъюнктивального соскоба на микроскопе позволяет выявить эозинофилы и увеличение в крови IgE, что свидетельствует о заражении аллергического конъюнктивита.
- Аллергологическое обследование: чтобы установить причины возникновения и развития заболевания, берется ряд проб: элиминационная (исключает контакт с возможным аллергеном) и экспозиционная (она заключается в повторном воздействии предполагаемым аллергеном после угасания всей симптоматики). Когда острое проявление симптомов стихнет, проводятся кожно-аллергические пробы. При временном отступлении заболевания проводят провокационные пробы: конъюнктивальные, назальные и подъязычные.
- Обследование в лаборатории. Если аллергический конъюнктивит носит хронический характер, ресницы исследуют на наличие следов клеща демодекса.
Обычно прогноз лечения хронического аллергического конъюнктивита благоприятный. Если не обращать внимания на заболевание, возможно присоединение различных инфекций, которые могут привести к серьезным проблемам, вплоть до снижения остроты зрения. Чтобы не допустить этого, можно использовать средства профилактики. В их числе — отсутствие контакта с известными аллергенами. Если аллергический конъюнктивит опирается на сезонность, нужно применять превентивные курсы десенсибилизирующей терапии. При первых признаках развития заболевания стоит обратиться к аллергологу и офтальмологу.
Клиническая картина
Несмотря на многообразие этиологических факторов в возникновении Конъюнктивита, клиническая картина характеризуется рядом общих признаков — гиперемией, отеком конъюнктивы век и переходных складок, наличием отделяемого.
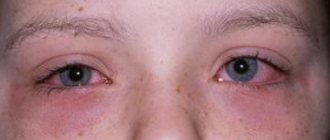
Рис. 8. Острый катаральный конъюнктивит: гиперемия конъюнктивы век и глазного яблока.
Острый К.
начинается внезапно, без продромальных явлений, вначале на одном, затем на другом глазу. Появляется резь или боль в глазу, обильное отделяемое и гиперемия конъюнктивы (цветн. рис. 8). Конъюнктива при этом из бледно-розовой становится ярко-красной, нередко появляются геморрагии. Развивается конъюнктивальная инъекция глазного яблока, наиболее выраженная у свода и постепенно уменьшающаяся к роговице. Отек конъюнктивы приводит к ее утолщению, смазанности рисунка желез хрящей век (мейбомиевых желез). В тяжелых случаях вследствие отека конъюнктива глазного яблока приобретает своеобразный вид, поднимаясь в виде вала вокруг роговицы (хемоз конъюнктивы). Отделяемое может быть слизистым, слизисто-гнойным или гнойным. Острый К. нередко сопровождается общим недомоганием, повышением температуры и головной болью. Длительность острого К. колеблется от 5 — 6 дней до 2—3 нед. При тяжелых осложненных формах К. течение может затягиваться.
У детей нередко возникает пленчатая форма К. Она характеризуется умеренным отеком век, яркой гиперемией конъюнктивы век с наличием мелких геморрагий и слизистогнойной пленки, легко снимающейся ватным тампоном или самопроизвольно при плаче ребенка. Наиболее тяжелая форма пленчатого К. развивается при дифтерийном К., встречающемся крайне редко. Для него характерно наличие на конъюнктиве сероватых пленок, снимающихся с трудом и оставляющих после снятия кровоточащую поверхность.
В отличие от острого, хронический
К. начинается незаметно и характеризуется упорным и длительным течением. Больные жалуются на неприятные ощущения в глазу, чувство засоренности. Конъюнктива век и переходных складок слегка гиперемирована, разрыхлена, поверхность ее имеет неровный, бархатистый вид за счет увеличения высоты сосочков. Хрон. К. может тянуться годами или в безопасной для глаза форме катарального К., или сопровождаться различными осложнениями со стороны роговицы или век, что характерно, напр., для трахомы.
Конъюнктивит может протекать с образованием на конъюнктиве переходных складок фолликулов — мелких, величиной с булавочную головку, полупрозрачных бледно-розовых образований. Чаще всего фолликулярный К. встречается у детей, что объясняется склонностью лимфоидной ткани конъюнктивы детей к разрастанию. В отличие от трахомы, фолликулярный К. не оставляет после себя рубцов и не дает поражений роговицы. При фолликулезе у детей одновременно с фолликулами на конъюнктиве обнаруживаются аналогичные фолликулы на миндалинах, слизистой оболочке задней стенки глотки, которые с возрастом исчезают, не оставляя следа.
Осложнения редки, они могут возникнуть в связи с переходом воспалительного процесса на роговицу (см. Кератит). При трахоме возникают рубцовые изменения век— выворот века (см.), заворот века (см.), трихиаз (см. Веки).
Диагноз обычно не представляет трудностей. Однако для установления этиологии К. применяют ряд лаб. методов, среди которых наибольшее распространение получили следующие. 1. Бактериоскопия и бактериол. исследование мазков и отделяемого конъюнктивы с последующим определением патогенности выделенных микроорганизмов и их чувствительности к антибиотикам. 2. Цитол, исследование соскобов конъюнктивы с целью дифференциальной диагностики вида К. 3. Иммунофлюоресцентное исследование соскобов конъюнктивы больного для обнаружения антигенов вирусов (см. Иммунофлюоресценция). Проведение этих исследований особенно важно при изучении этиологии вспышек К. в детских коллективах, леч. и других учреждениях. Разработана методика, позволяющая проводить одновременное обследование больного в отношении антигенов аденовирусов, вирусов гриппа, парагриппа, трахомы, К. с включениями и риновирусов. 4. Иммунол, и серол, методы. Для диагностики бактериальных и аллергических К. показано проведение серологических исследований (см.) с целью выявления антител к бактериальным или лекарственным аллергенам. При расшифровке вспышек вирусных К. важны исследования по определению титра антител к аденовирусу, гриппу, парагриппу в реакциях нейтрализации или торможения гемагглютинации. 5. Внутрикожные и очаговые пробы. Наиболее часто применяются внутрикожные пробы Манту и Пирке с туберкулином (с 8-го до 3-го разведения), пробы со стафилококковым, стрептококковым аллергеном (2—4 кожные дозы в 0,1 мл), пыльцевыми и другими аллергенами.
Диагностика
При обращении к врачу больному необходимо подробно описать свое состояние: рассказать, есть ли на что-нибудь аллергия, когда появились первые симптомы и какие именно, а так же в какое время они усиливаются.
Основные методы диагностики при первом визите к врачу:
- офтальмологический осмотр,
- взятие мазка со слизистой глаза.
После этого назначают общий анализ крови, а так же анализ иммуноглобулинов Е. Для выявления аллергенов проводят специальные кожные тесты.
К какому врачу обращаться?
С признаками конъюнктивита следует обращаться к офтальмологу. Главная задача врача — определить вид конъюнктивита, поскольку он может быть вирусным, бактериальным, аллергическим.
После того, как офтальмолог проведет свою диагностику, может потребоваться консультация аллерголога: именно этот специалист проводит аллергопробы.
Лечение
Лечение проводится этиопатогенетическое и симптоматическое. При острых бактериальных К. назначают антибиотики и сульфаниламидные препараты в виде капель (20—30% р-р сульфацил-натрия, 0,25% р-р левомицетина, 10% р-р норсульфазол-натрия). При обильном отделяемом конъюнктивальная полость промывается р-ром перманганата калия (1 : 5000) или 2% р-ром борной к-ты. Наложение повязки не рекомендуется. В связи с возросшей резистентностью микроорганизмов к антибиотикам и развитием аллергических осложнений при их применении целесообразно более широко использовать сульфаниламидные препараты пролонгированного действия и комбинированные формы антибиотиков. С этой целью применяют 10% р-р сульфапиридазин-натрия на 10% р-ре поливинилового спирта и 1 % дитетрациклиновую мазь на полимерной основе 1 раз в день. Комбинированная лекарственная форма — тетрациклин с олеандомицином — 1% олететриновая мазь вводится в конъюнктивальный мешок 2—3 раза в день при тяжелых К. и 1 раз при более легких формах. Для снижения побочного действия антибиотиков их назначают в комбинации с кортикостероидами. При лечении хрон. К., особенно с аллергическими наслоениями, эффективен комплексный препарат на полимерной основе — сульфадекс, включающий 10% р-р сульфапиридазин-натрия и 0,1% р-р дексаметазона.
Разработан метод лечения бактериальных К. с помощью нового типа глазных лекарственных пленок (см.). Они не раздражают ткани глаза и способствуют пролонгированию действия лекарственных средств. В качестве действующего начала используется сульфапиридазин-натрий и антибиотик неомицин.
При вирусных К. наиболее эффективными являются препараты интерферона, обладающие выраженной противовирусной активностью и широким спектром действия, а также теброфен, флореналь и пирогенал. Человеческий лейкоцитарный интерферон применяется в виде инстилляций 6—8 раз в день в острой стадии заболевания, теброфен и флореналь — в виде 0,25 % мази 3 раза в день. Кортикостероиды (0,5% гидрокортизоновая мазь, 0,3% р-р преднизолона) назначают лишь в стадии выздоровления. При эпид, кератоконъюнктивите дополнительно рекомендуются инъекции 5% р-ра витамина B1 по 1 мл внутримышечно 1 раз в день, на курс лечения 15 инъекций, а в стадии высыпания субэпителиальных инфильтратов — 0,01% р-р цитраля, по 1—2 капли в конъюнктивальный мешок. При выраженной общей реакции организма назначают антибиотики или сульфаниламиды внутрь.
При аллергических К. показаны местно кортикостероиды, а внутрь антигистаминные препараты — димедрол, супрастин, глюконат кальция по 1 таблетке 1—3 раза в день.
Прогноз и Профилактика
Прогноз при легких формах К. благоприятный. При поражении роговицы возможно снижение зрительных функций.
Профилактика включает проведение сан.-гиг. мероприятий, предусматривающих соблюдение правил личной гигиены, обязательное мытье рук перед проведением глазных процедур, применение индивидуальных пипеток, палочек и т. д. Необходимым является комплекс мероприятий в детских, мед. и других учреждениях, направленных на прерывание распространения инфекции: влажная уборка помещения с 2% р-ром хлорамина, обеззараживание воздуха ультрафиолетовыми лучами, длительная стерилизация пипеток, палочек, инструментов, контроль за обеззараживанием воды в общественных водоемах, бассейнах. В комплекс профилактических мероприятий включается улучшение условий труда и соблюдение техники безопасности, особенно на предприятиях с использованием различных вредных хим. веществ. При эпид, конъюнктивите Коха — Уикса в осенне-летний период проводится химиопрофилактика — применение 1% дитетрациклиновой мази или глазных лекарственных пленок с сульфапиридазином 1 раз в день в течение 6 дней. Химиопрофилактика бленнореи новорожденных осуществляется во всех родовспомогательных учреждениях по способу Матвеева — Креде (см. Бленнорея). При аденовирусном геморрагическом К. рекомендуются закладывание 0,1% теброфеновой мази или инстилляции интерферона 1 — 2 раза в день всем лицам, контактирующим с больным данной формой К.
Отдельные формы конъюнктивитов
Отдельные формы конъюнктивитов характеризуются различными особенностями (табл.).
Острый бактериальный конъюнктивит.
Наиболее частыми возбудителями являются пневмококк, стафилококк, реже заболевание вызывается стрептококком и кишечной палочкой. К. развивается остро, инкубационный период длится 1—2 дня. Наиболее характерными признаками являются резкая светобоязнь и слезотечение. Конъюнктива век и глазного яблока инфильтрирована, гиперемирована, в ней появляются точечные кровоизлияния. На конъюнктиве век часто, особенно у детей, образуются сероватые пленки, легко снимающиеся влажной ваткой. В процесс может быть вовлечена роговица. В ее поверхностных слоях на границе с лимбом возникают мелкие инфильтраты, которые затем эрозируются, но не оставляют после себя стойких помутнений. Микробы в острой стадии обнаруживают в отделяемом и в клетках эпителия. В детских учреждениях К. может носить эпидемический характер.
Острый эпидемический конъюнктивит Коха—Уикса
является довольно распространенным заболеванием жарких стран. Чаще встречается в виде эпид, вспышек в детских коллективах в летне-осенний период. Отличается высокой заразительностью. Инкубационный период короткий — от нескольких часов до 1 — 2 сут. Поражаются оба глаза: вначале один, а затем другой. Типичным проявлением К. является резко выраженная гиперемия и отек конъюнктивы с обильным слизисто-гнойным отделяемым. К. нередко сопровождается общим недомоганием, повышением температуры и головной болью, в среднем длится 2—3 нед. При тяжелом течении возможны осложнения со стороны роговицы.
Конъюнктивит Моракса — Аксенфельда
имеет характерную клин, картину в виде так наз. ангулярного блефароконъюнктивита с участием в процессе краев век, особенно в углах глазной щели. При этом отмечается умеренная гиперемия конъюнктивы, небольшое слизистое отделяемое и покраснение кожи век у наружной и внутренней спаек. К. может иметь подострое или чаще хроническое течение.
Аденовирусный конъюнктивит.
Инкубационный период составляет 4—8 дней. Начало заболевания острое. Ему предшествует или сопутствует поражение верхних дыхательных путей — ринит, фарингит, назофарингит. Клинически отмечается слезотечение, иногда светобоязнь, гиперемия конъюнктивы век, слезного мясца и переходных складок. Конъюнктива отечна, иногда возникают геморрагии, отложения пленок, особенно у детей. Отделяемое обычно скудное, негнойное. Часто обнаруживают высыпания мелких фолликул, которые располагаются на нижней переходной складке. К. могут сопутствовать общие проявления заболевания в виде повышения температуры, головной боли и увеличения околоушных лимфоузлов. К. чаще возникает на одном глазу, а через 1—3 дня заболевает и второй глаз, причем в более легкой форме.
Аденовирусный эпидемический кератоконъюнктивит.
Характерно, кроме К., частое поражение роговицы в виде мелких подэпителиальных инфильтратов на периферии роговицы. Реже наблюдаются крупные инфильтраты монетовидной или дисковидной формы. Свежие инфильтраты обычно появляются в течение первых двух дней, а затем регрессируют, оставляя в течение длительного времени помутнение роговицы.
Эпидемический геморрагический конъюнктивит.
Отличительной особенностью этой формы вирусного К. является наличие на конъюнктиве век и глазного яблока кровоизлияний различной величины — от мелких, точечных, до обширных, занимающих всю поверхность конъюнктивы. Кровоизлияния рассасываются в разные сроки в зависимости от их величины — точечные обычно через 3—6 дней, обширные — через 2—3 нед.
Рис. 9. Фликтенулезный конъюнктивит: у лимба узелки (фликтены) округлой формы, с расширенными сосудами (указаны стрелками).
Аллергический (или токсико-аллергический) конъюнктивит.
Его клин, картина довольно многообразна в зависимости от природы аллергического фактора. К инфекционно-аллергическому К. относится фликтенулезный кератоконъюнктивит, чаще всего наблюдаемый у детей до 3 лет (цветн. рис. 9). Этиол, фактором является гл. обр. сенсибилизация к микобактериям туберкулеза. Токсины или продукты распада микобактерий из очага первичного туберкулеза распространяются и фиксируются на конъюнктиве, где и происходит антигенный контакт с сенсибилизированными лимфоцитами. Наряду с гиперемией и инфильтрацией слизистой оболочки характерным является появление у лимба одного или нескольких желтовато-сероватых, округлой формы узелков, окруженных расширенными сосудами. Часто кератоконъюнктивит у детей сопровождается экзематозными изменениями кожи у крыльев носа, в углах рта. В процесс нередко вовлекается роговица, в к-рой развивается поверхностный кератит.
Наиболее характерным представителем атопического Конъюнктивита
является К. при сенной лихорадке (см. Поллиноз). Отличается сезонностью, обострения возникают весной и летом в период цветения трав и деревьев. Заболевают одновременно оба глаза, причем больной жалуется на чувство жжения, слезотечение и светобоязнь. Отмечается резкая боль, зуд, гиперемия конъюнктивы с отеком и обильным серозным отделяемым. К. часто сопровождается ринитом.
Лекарственный конъюнктивит
встречается довольно часто. К. развивается в течение 6 час. после применения лекарства и характеризуется быстро нарастающим хемозом конъюнктивы, сильным зудом, жжением и обильным слизистым отделяемым. В некоторых случаях после продолжительного местного применения лекарства (аллергена) может возникнуть сосочковая гипертрофия конъюнктивы, по виду напоминающая весенний катар. Фолликулярный лекарственный К. развивается медленно, в среднем через 4 мес., и постепенно регрессирует после отмены препарата, не оставляя рубцов.
Аллергический конъюнктивит обычно проявляется через 6—24 часа после приема сенсибилизирующего продукта — земляники, цитрусовых, яиц, орехов и т. д. Характерны семейная предрасположенность, наличие в детстве аллергических дерматитов (см.), сопутствующие поражения кожи. Нередко возникает аллергический отек Квинке (см. Квинке отек). К аллергическому конъюнктивиту относится и весенний катар (см.).
Развитие аллергического конъюнктивита
Главным фактором, который провоцирует зарождение конъюнктивита данного вида, является контакт аллергена со слизистой оболочкой глаза. Это приводит к дегрануляции тучных клеток и другим процессам, итог которых — воспалительно-аллергическая реакция.
Тяжесть течения аллергического заболевания зависит от количества аллергена и степени уязвимости организма. Скорость развития реакции бывает разной: она может появиться как практически сразу после контакта с аллергеном (примерно в течение получаса), так и спустя достаточно длительный период времени (около двух суток). Данная классификация имеет большое значение для подбора схемы лечения.
Классификация аллергического конъюнктивита следующая. Это заболевание в аллергической форме может проявляться как поллиноз, весенний или атопический кератоконъюнктивит, лекарственный или хронический конъюнктивит. По характеру течения аллергическая форма болезни может быть острой, подострой или хронической. Также есть деление по времени возникновения — сезонное или круглогодичное.